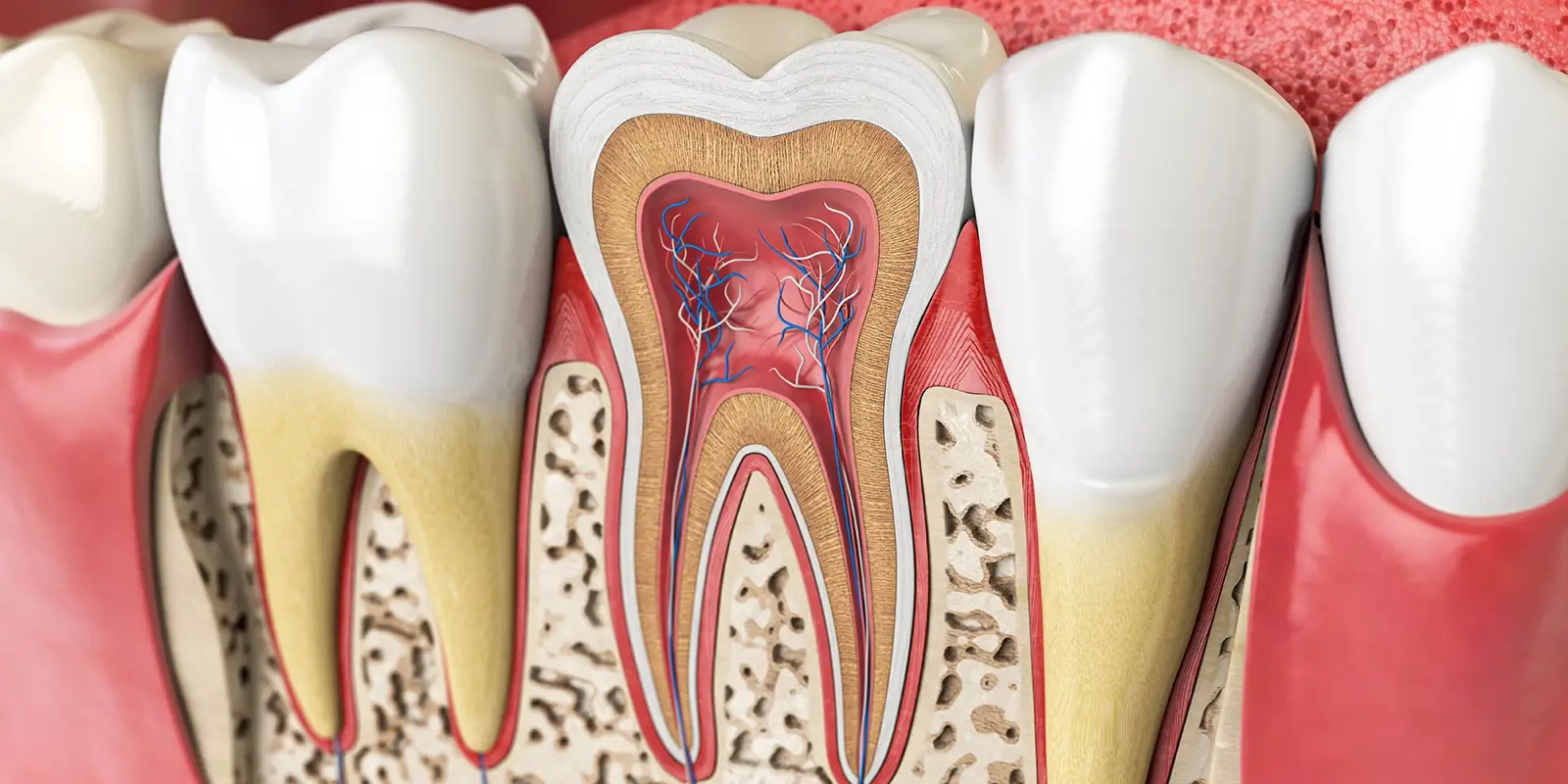
歯髄炎(しずいえん)は、虫歯が歯の深部まで進行することで細菌が歯髄に到達し、炎症を起こした状態です。
ズキズキと脈打つような強い痛み・冷たいものや熱いものへの強い知覚過敏・体温が上がると増す痛み(入浴・運動・就寝時など)が典型的な症状です。この段階では感染がまだ歯の内部にとどまっており、適切な抜髄(歯髄の除去)によって歯を保存できる可能性が高い状態です。
一度歯髄炎になった歯髄は、薬で痛みが一時的に和らいだとしても健康な状態には戻りません。早期に治療を受けることが、歯の保存につながります。
虫歯が歯の深部まで進行したり、外傷によって歯の内部が損傷したりすると、歯の中に通っている神経や血管の集まり(歯髄)が細菌に感染します。この感染を放置すると、細菌は根の先端から顎の骨へと侵食し、激しい痛みや骨の破壊を引き起こします。
根管治療とは、感染した歯髄と細菌を根管(歯の根の内部にある管状の空間)から取り除き、内部を清潔にした上で再感染を防ぐ材料を充填することで、歯を抜かずに保存することを目的とした治療です。
「神経を抜く」という言葉に強い不安を覚える方は少なくありませんが、根管治療は現代の麻酔技術のもとでほとんど痛みなく受けられます。問題は治療そのものではなく、感染を放置し続けることにあります。
「痛みが引いたから大丈夫」という判断が危険なのは、歯髄が完全に壊死すると神経細胞がなくなり、一時的に痛みが消えることがあるためです。痛みの消失は回復のサインではなく、細菌感染が根の先端へ向かってさらに拡大している可能性を示しています。
当院では根管治療を、単に「神経を取り除く処置」としてではなく、歯を長期的に機能させるための精密な医療行為として位置づけています。マイクロスコープ・歯科用CT・ラバーダムを組み合わせた精密な処置によって、再発リスクを最小限に抑えた治療を提供しています。
歯髄への感染は、進行度によって「歯髄炎」と「根尖性歯周炎」の2段階に分けられます。
歯髄炎(しずいえん)は、虫歯が歯の深部まで進行することで細菌が歯髄に到達し、炎症を起こした状態です。
ズキズキと脈打つような強い痛み・冷たいものや熱いものへの強い知覚過敏・体温が上がると増す痛み(入浴・運動・就寝時など)が典型的な症状です。この段階では感染がまだ歯の内部にとどまっており、適切な抜髄(歯髄の除去)によって歯を保存できる可能性が高い状態です。
一度歯髄炎になった歯髄は、薬で痛みが一時的に和らいだとしても健康な状態には戻りません。早期に治療を受けることが、歯の保存につながります。
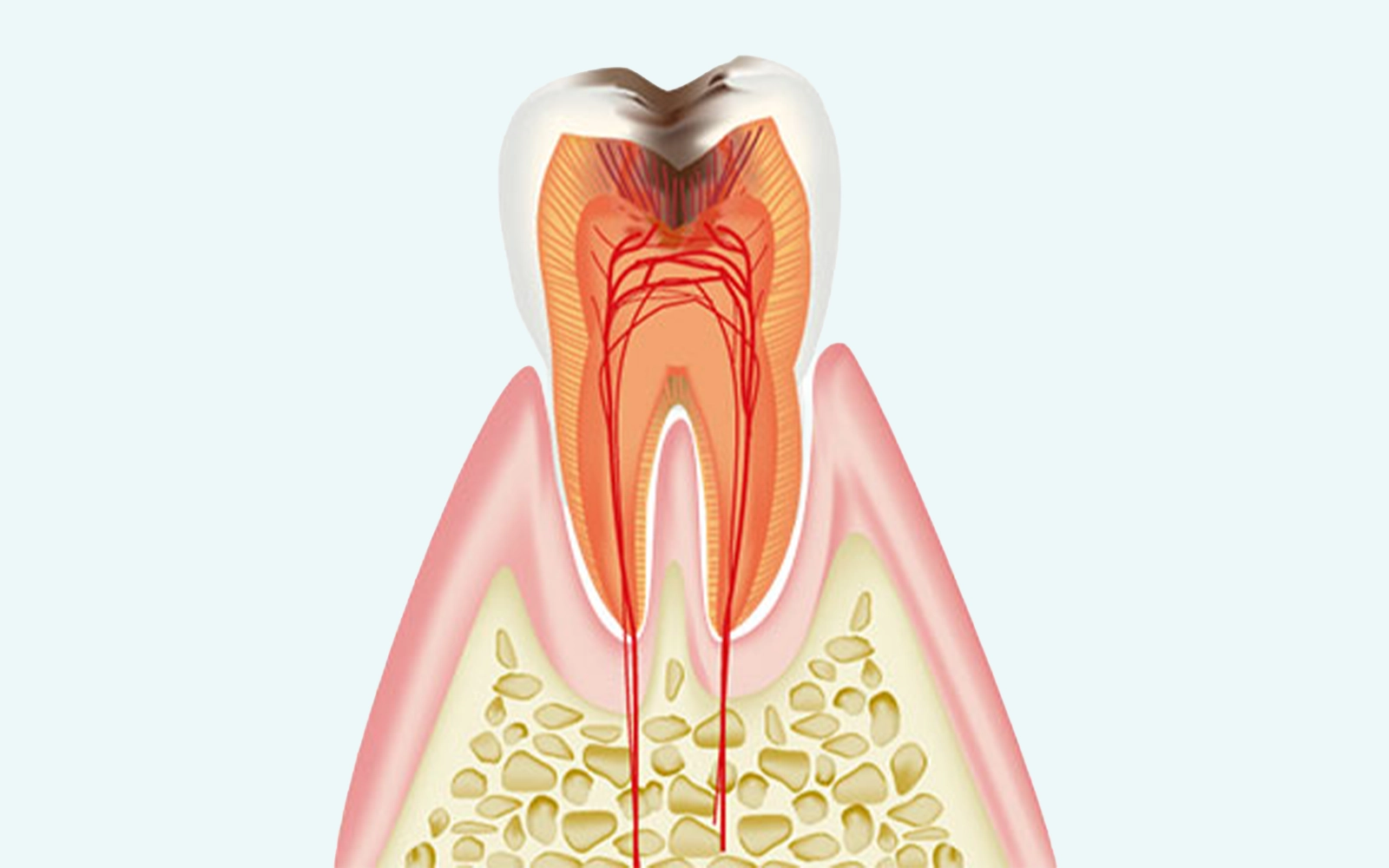
歯髄炎が適切に治療されないまま放置されると、歯髄が壊死して腐敗し、細菌が根の先端(根尖部)まで波及します。これを根尖性歯周炎(こんせんせいししゅうえん)といいます。
根の先端に膿が溜まり、周囲の顎骨を溶かしていく深刻な状態です。前述の通り、歯髄が完全に壊死すると一時的に痛みが消えることがありますが、細菌感染は静かに拡大し続けています。
急性期には眠れないほどの激痛・顔の腫れ・発熱が生じることもあり、炎症が首元や目の下まで及ぶ「蜂窩織炎(ほうかしきえん)」と呼ばれる生命にかかわる状態へ移行するリスクもあります。このような症状が出た際はすぐにご連絡ください。
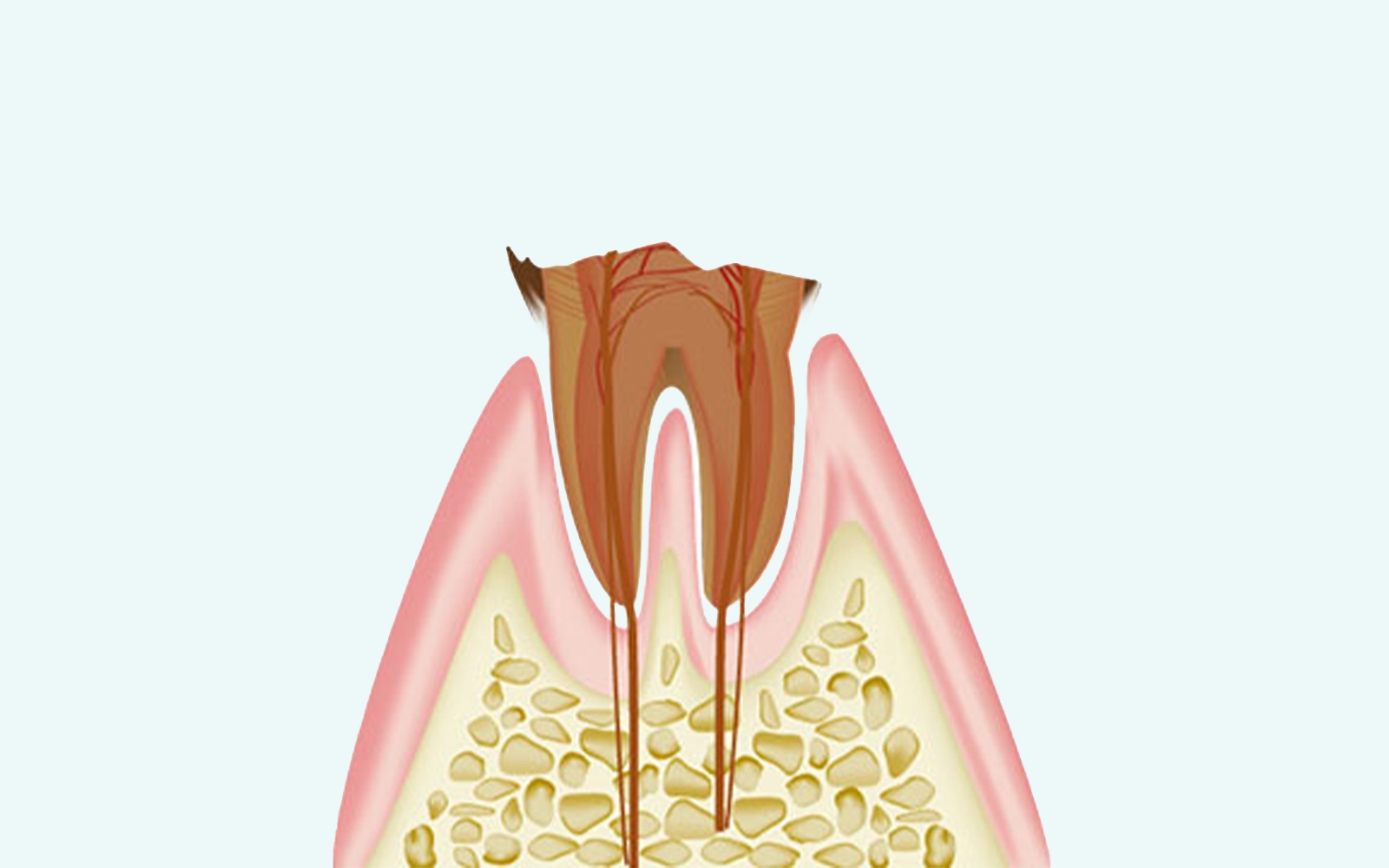
根管治療には、初めて歯髄を取り除く「抜髄(ばつずい)」と、すでに壊死・感染した根管を清掃する「感染根管治療」の2種類があります。
基本的な流れは共通していますが、感染根管治療は感染範囲が広く、より慎重な処置が求められます。
歯髄炎に対しては、炎症を起こした歯髄を丁寧に除去する抜髄を行います。
まず局所麻酔を十分に効かせてから処置を開始します。炎症が強くて麻酔が効きにくい場合は、鎮静剤で歯髄を落ち着かせた上で後日改めて処置することもあります。
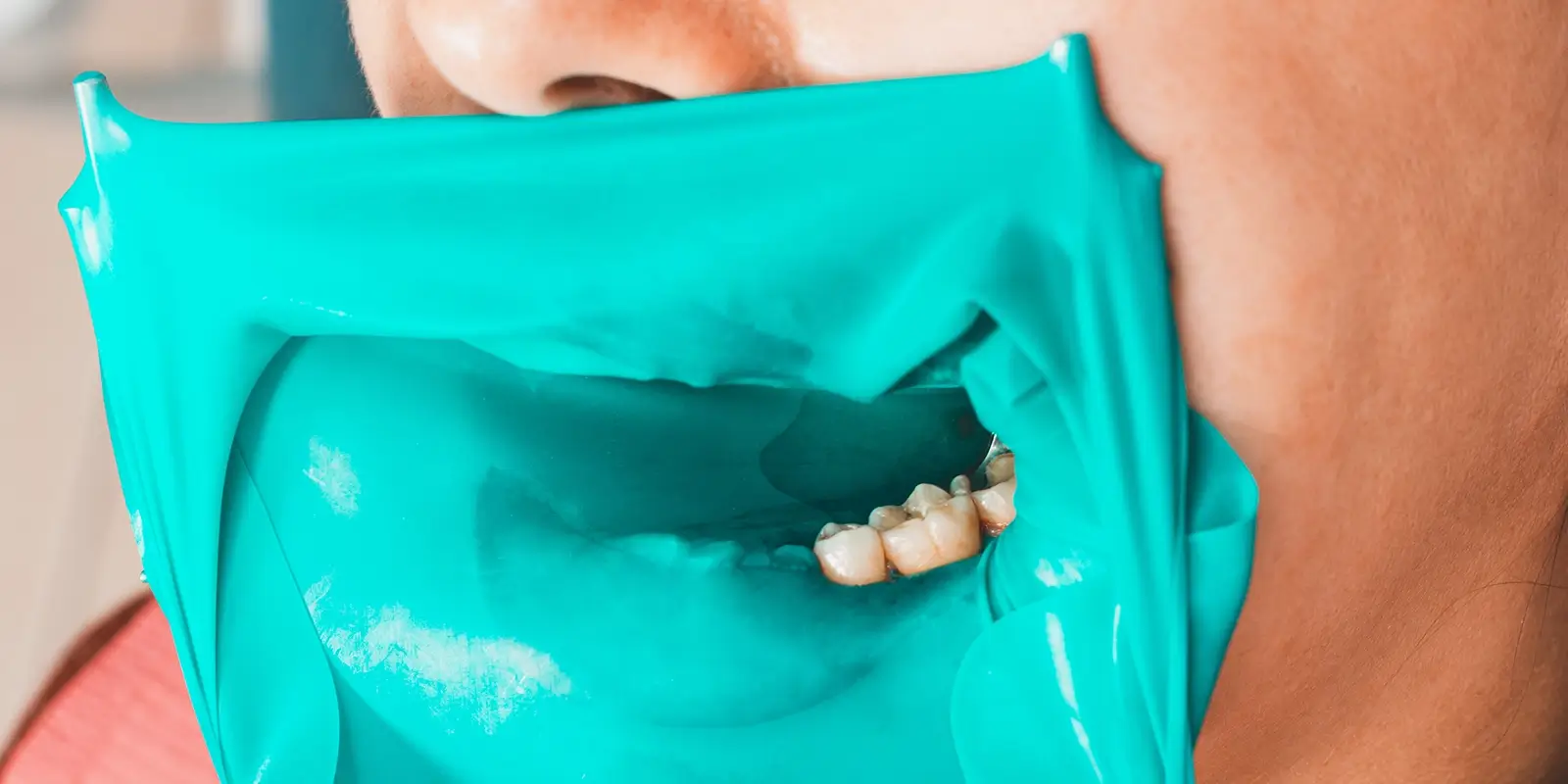
治療前にラバーダム(ゴム製の防湿シート)を装着します。根管内に唾液が侵入すると、唾液に含まれる細菌が新たな感染源になるためです。唾液1mlには数億個の細菌が存在しており、わずかな混入でも再感染の原因になります。ラバーダムは国際的な根管治療ガイドラインでも推奨されている最重要工程であり、当院では全症例に使用しています。
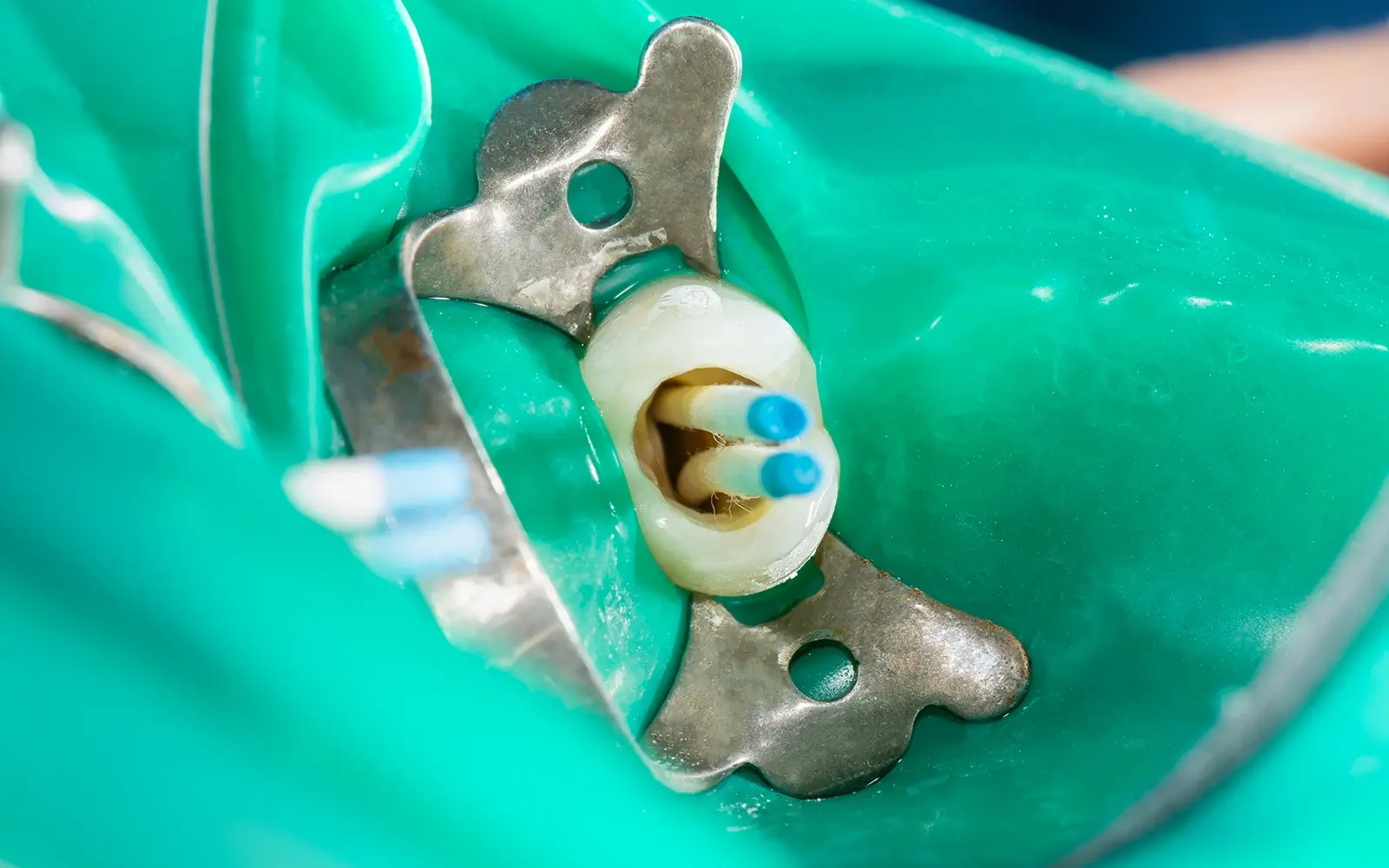
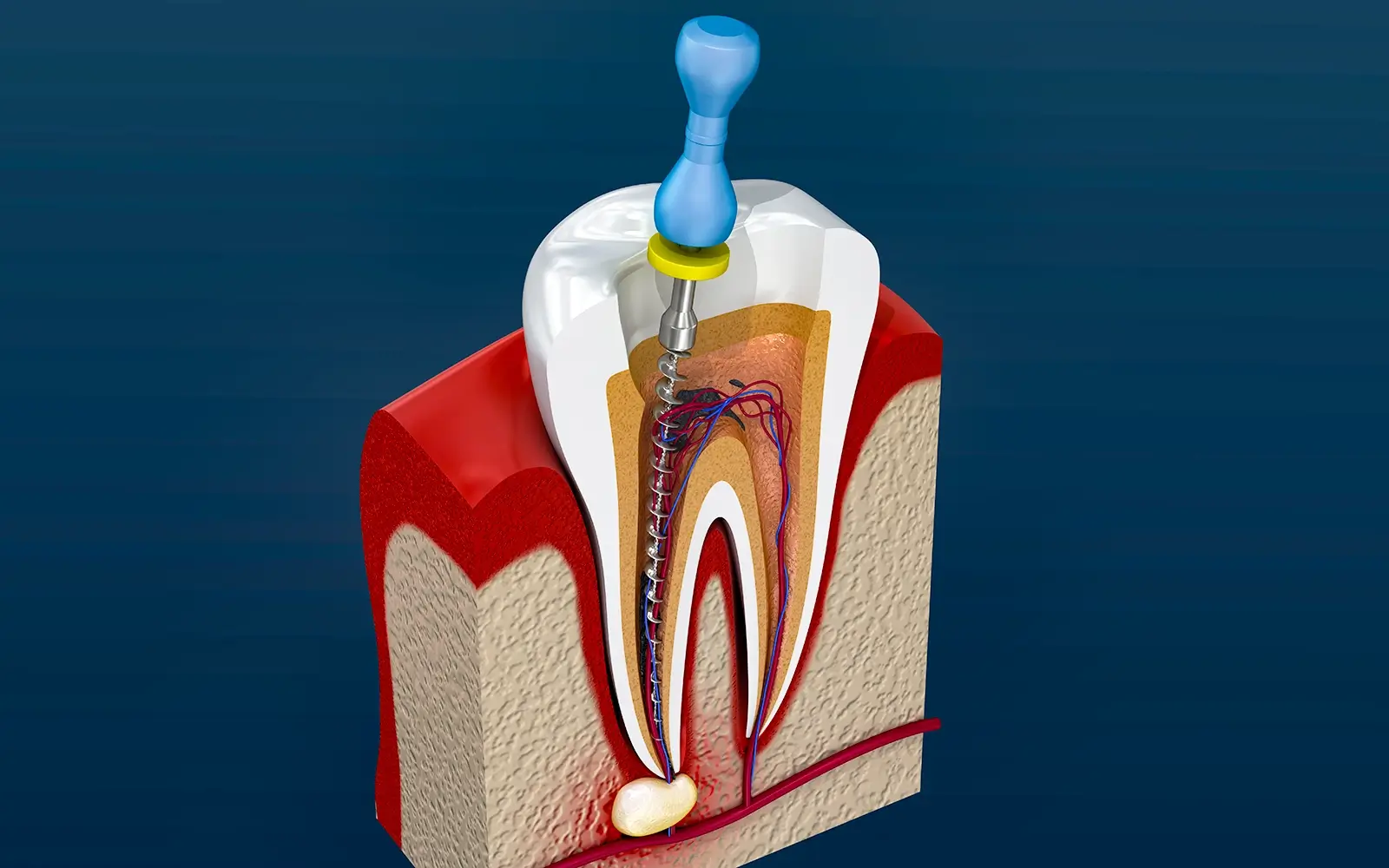
麻酔とラバーダムの準備が整ったら、ファイルと呼ばれる細い器具を使って感染した歯髄を取り除き、根管の形を整えます。
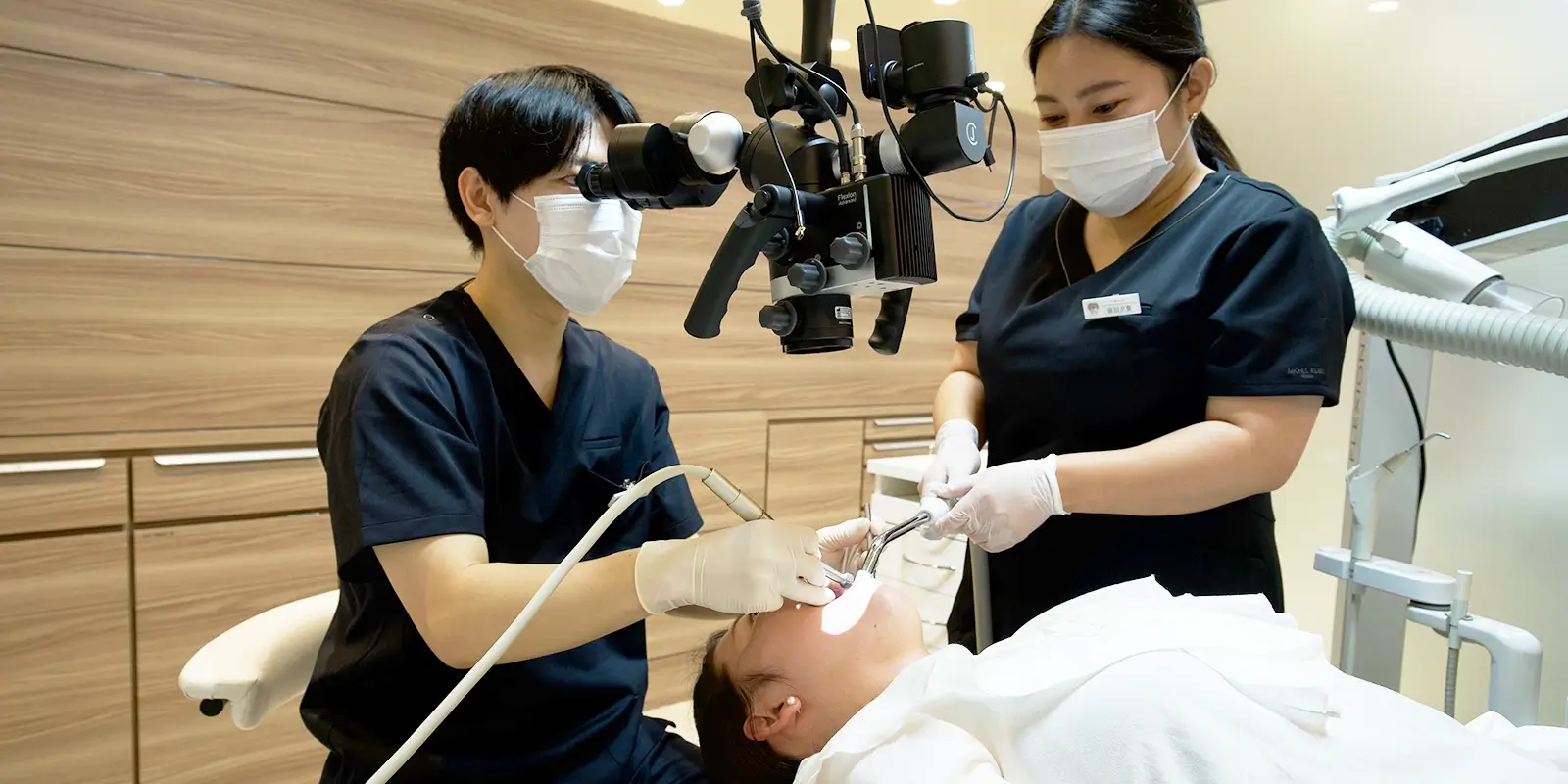
清掃後は薬液で根管内を洗浄・殺菌し、細菌を徹底的に除去します。当院ではマイクロスコープ(歯科用顕微鏡)を使用することで、肉眼では確認できない根管の細部まで精密に清掃します。
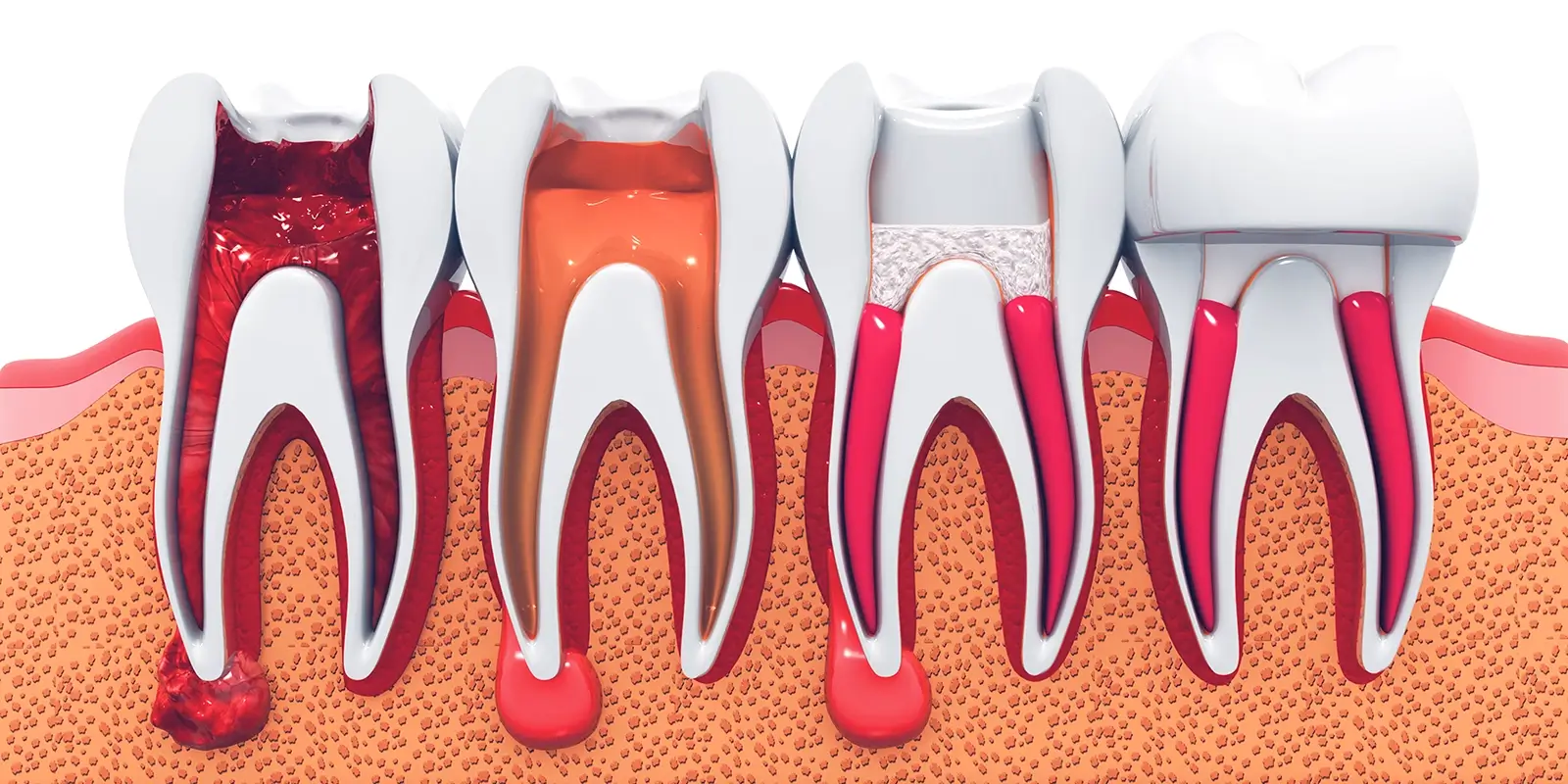
殺菌が完了したら、再感染を防ぐために生体親和性の高い材料を根管に隙間なく充填します。その後、治療を終えた歯全体をクラウン(被せ物)で覆います。
歯髄を失った歯は栄養供給が断たれて強度が低下しているため、クラウンによる保護は長期的な歯の保存に欠かせないステップです。
根尖性歯周炎に対しては、壊死・腐敗した歯髄と感染した根管全体を清掃する感染根管治療を行います。根の先端に溜まった膿は、感染源を取り除くことで徐々に吸収・消失していきます。
膿だけを排出しても根本的な解決にはならないため、根管全体の感染源を丁寧に除去することが不可欠です。急性症状が強い場合は、まず抗生物質・鎮痛剤で炎症を抑えてから根管治療に入ります。
感染根管治療は、抜髄と比べて通院回数が多くなる傾向があります。これは歯の内部の感染が完全に収まったことを段階的に確認しながら慎重に進めているためです。
感染が残った状態で根管を充填すると再発の原因になるため、時間をかけて丁寧に処置することが歯の長期保存に直結します。
根管治療の成功率を左右するのは、精密な機器だけではありません。
無菌環境の確保・正確な診断・適切な補綴・術後のメインテナンスまでを一体として管理することが、再発を防ぐうえで重要です。
歯の根管は非常に細く、複雑に枝分かれした構造をしています。根管の断面は0.1〜0.5mm程度と非常に細く、肉眼での処置には視認の限界があります。
感染組織の見落としや取り残しが再治療・再発の主な原因であることを考えると、拡大視野での精密な処置がいかに重要かがわかります。当院ではマイクロスコープを使用し、最大で肉眼の約20倍に拡大した視野のもとで根管を確認しながら清掃を行っています。

通常の2次元レントゲンでは、根管の走行・分岐・根の先端の状態を正確に把握しきれないことがあります。根管の本数は人によって異なり、見逃された根管が感染源となって再発を引き起こすケースもあります。
当院では歯科用CTによる3次元撮影を活用し、治療前に根管の形態を詳細に把握した上で治療計画を立てています。予期せぬ根管構造への対応や処置の取り残しを防ぐことにつながります。
治療中の根管内への細菌侵入を防ぐため、当院では全症例にラバーダムを使用しています。日本国内ではラバーダムの普及率がいまだ低い状況にありますが、国際的な根管治療ガイドラインでは標準的な使用が推奨されています。
使用するすべての器具とシートは個別に滅菌処理しており、院内感染リスクを排除した環境で処置を行っています。
根管治療後の歯を長持ちさせるためには、定期的なメインテナンスが欠かせません。歯髄を失った歯は、虫歯が再発しても痛みによる自覚症状が出にくくなります。定期検診によるプロのチェックが、問題の早期発見に直結します。
また、クラウンの適合が不十分だと隙間から細菌が侵入して再感染の原因となるため、補綴物の状態も定期的に確認することが重要です。3〜6カ月に1回のペースでのご来院をおすすめしています。
