症状
C0は歯の表面のエナメル質で脱灰が始まった状態で、虫歯の中でもっとも早期のステージです。
白濁した斑点として現れることがありますが、痛みはなく、患者様ご自身が気づくことはほとんどありません。
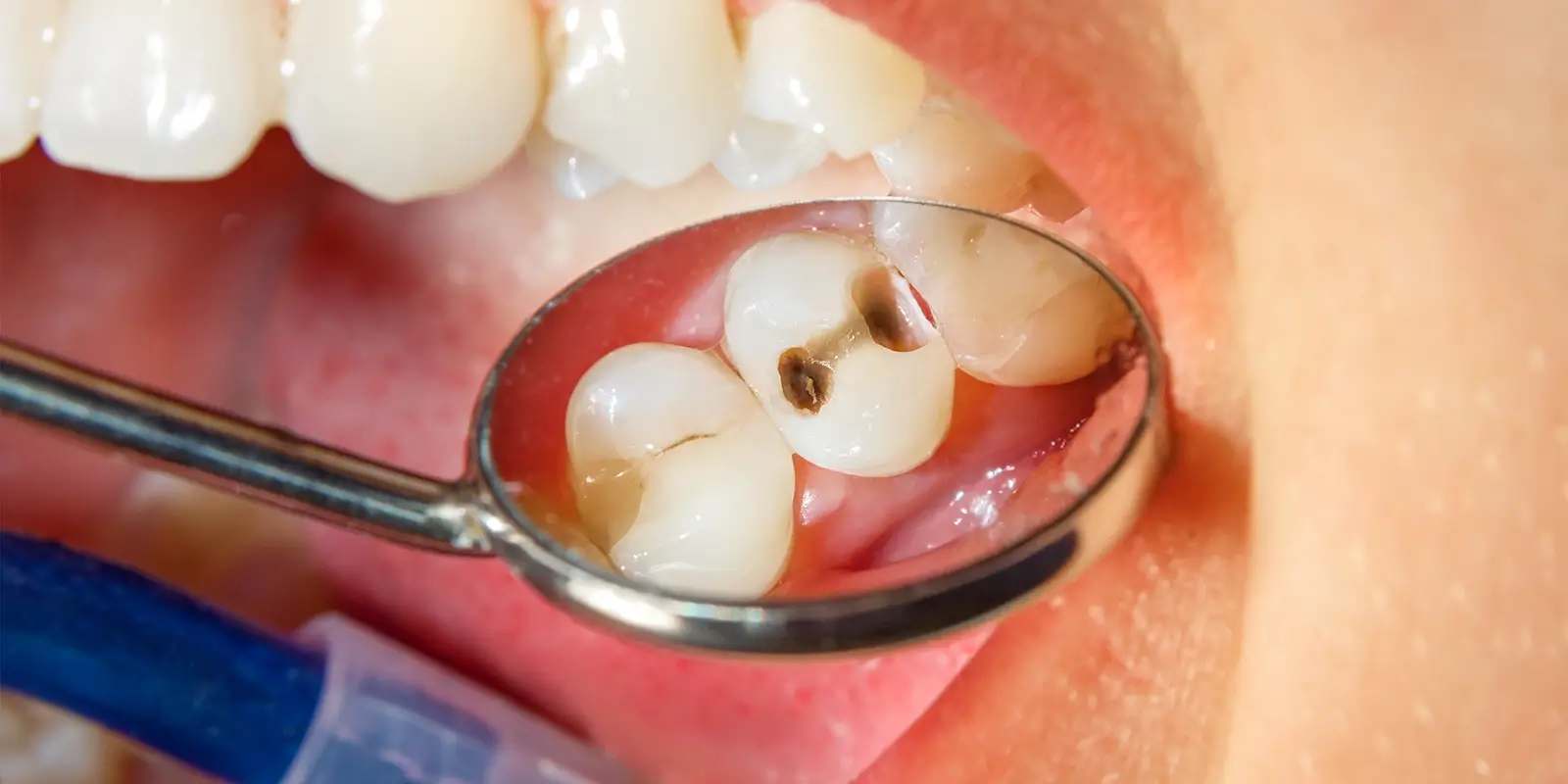
虫歯とは、口腔内の細菌が食事由来の糖を分解する際に産生する「酸」によって、歯の硬組織(エナメル質・象牙質)が溶解・破壊されていく感染症です。
細菌そのものはほぼすべての人の口腔内に存在しますが、日々のケアと生活習慣によって発症リスクは大きく変わります。
虫歯の発生には「歯の質」「細菌」「糖」「時間」という4つの要素がすべて揃う必要があります。
歯の表面は通常、唾液に含まれるカルシウムやリン酸によって保護されています。しかし、細菌がショ糖などの糖を分解して乳酸を産生すると、口腔内のpHが急速に低下し、歯のミネラルが溶け出す「脱灰」が起こります。
唾液には口腔内のpHを中性に戻す緩衝作用がありますが、酸にさらされる時間が長くなるほど脱灰の蓄積が進み、やがて肉眼でわかる穴(う窩)が形成されます。
虫歯は「一度の食事で起きる」のではなく、脱灰と再石灰化のバランスが崩れた状態が続いた結果として起きます。
虫歯リスクを高める要因としては、唾液の分泌量が少ない(ドライマウス)、頻繁な間食や糖分の多い飲み物の摂取、歯並びの乱れによる清掃しにくい部位の存在、フッ素を含む歯磨き剤を使っていない、定期検診を受けていない、といったことが挙げられます。
虫歯は放置されがちですが、進行するにつれて治療の複雑さと期間が増すだけでなく、全身への影響も生じます。
初期段階(C0〜C1)では削る量が最小限で済み、1回の通院で完了するケースも多いです。
しかしC2以降になると象牙質への侵食が進み、より広範囲の処置が必要になります。C3(神経まで達した段階)になると根管治療が必要となり、治療は数カ月に及ぶことがあります。
さらに深刻なのは、感染が根の先端から顎の骨へ波及した場合です。
細菌が血流に乗ることで、心内膜炎・誤嚥性肺炎・糖尿病の悪化など、全身疾患との関連が報告されています。症状が軽い段階でのご来院が、最終的な身体への負担を最も小さくします。
虫歯はCo(初期)からC4(最重度)の5段階に分類され、段階ごとに症状と必要な治療が異なります。
症状が出にくい初期段階であっても、定期検診によって発見できます。
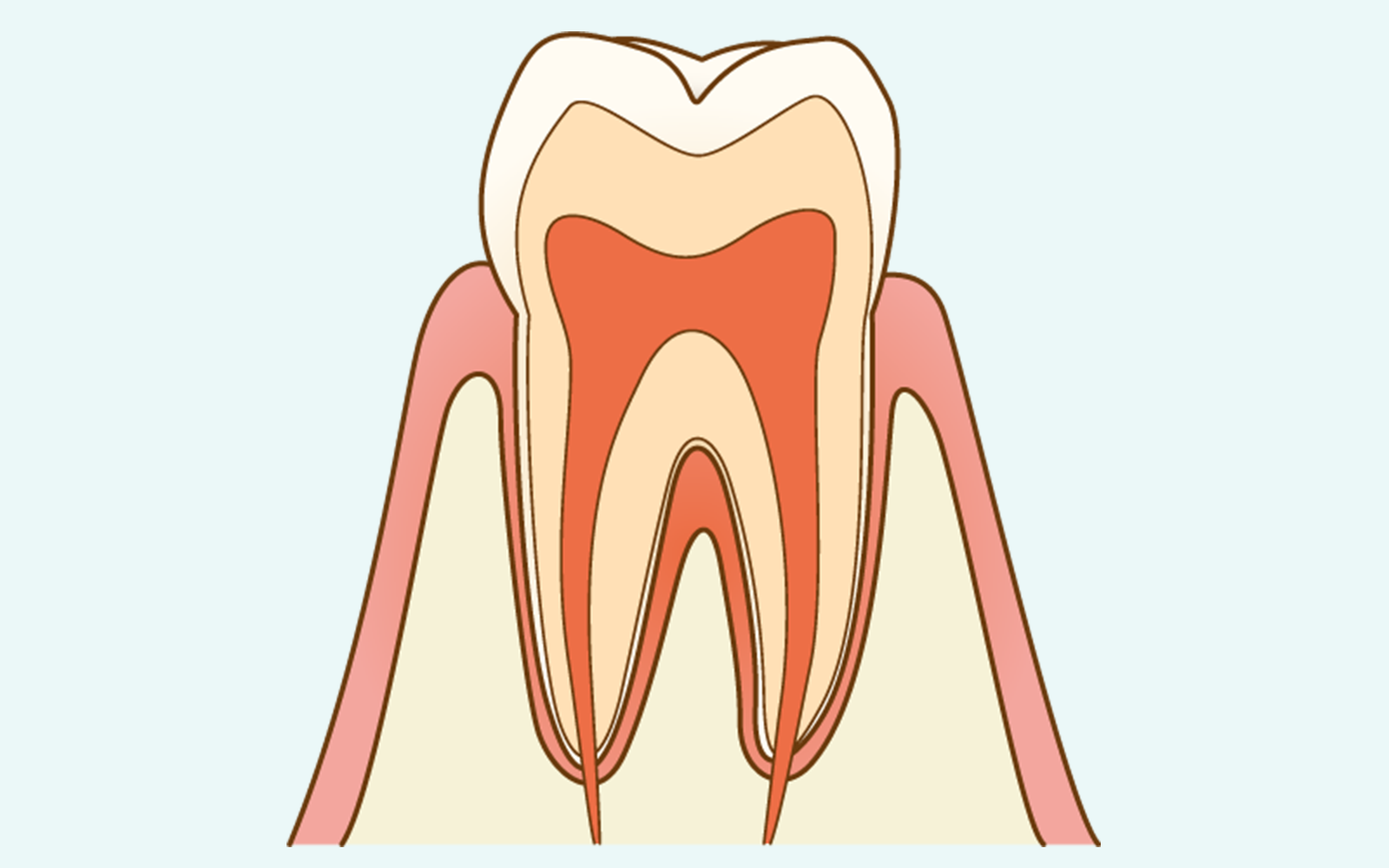
C0は歯の表面のエナメル質で脱灰が始まった状態で、虫歯の中でもっとも早期のステージです。
白濁した斑点として現れることがありますが、痛みはなく、患者様ご自身が気づくことはほとんどありません。
削らず
経過観察
エナメル質はまだ穴が開いていないため、この段階では歯を削る必要がありません。
フッ素塗布によって歯の再石灰化(溶け出したミネラルが歯に戻る作用)を促進しながら、正しいブラッシング指導とあわせて経過を観察します。
定期検診でのみ発見できるステージであり、早期に対処できれば治療の負担がもっとも少なく済みます。
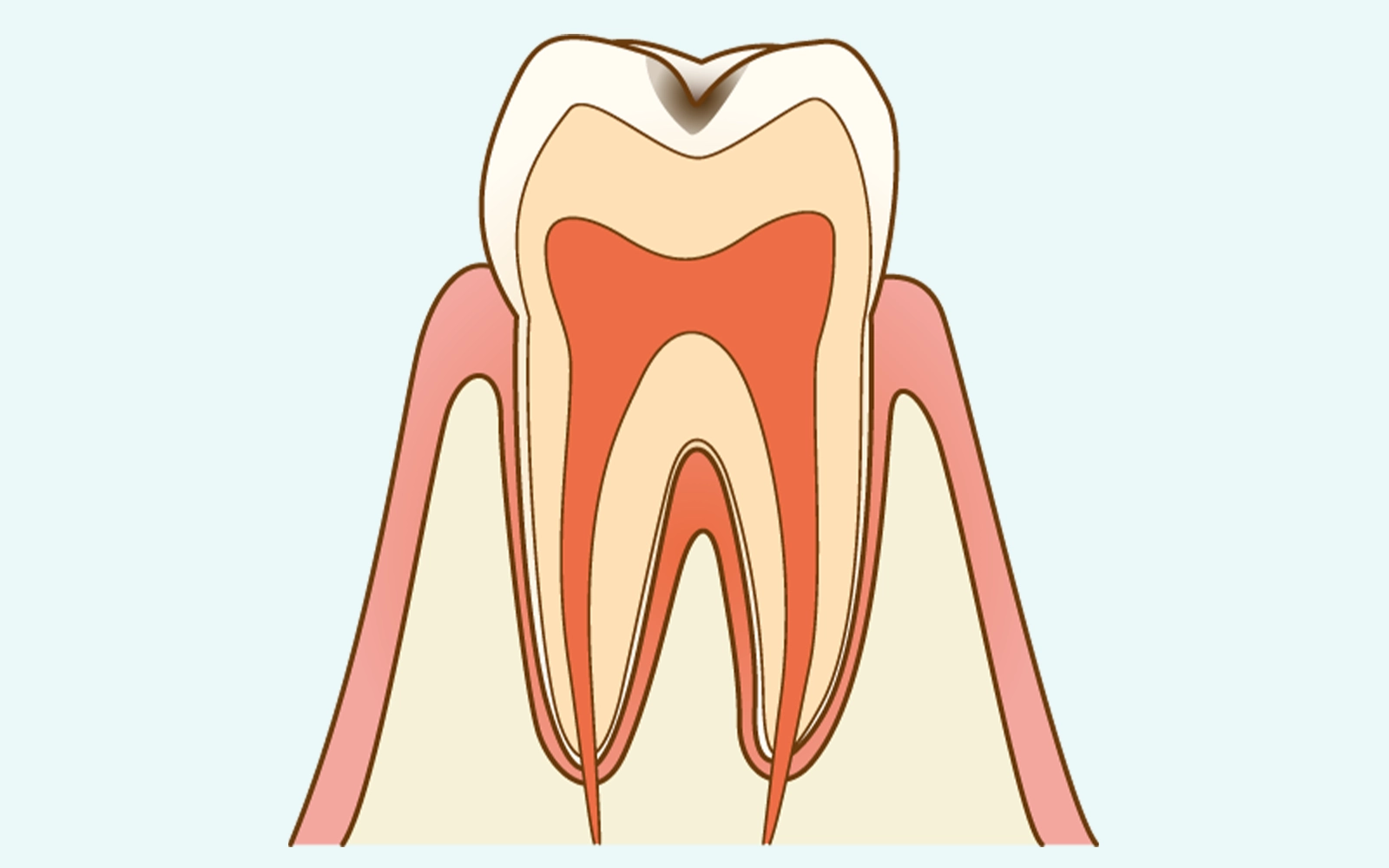
脱灰がエナメル質を貫通し、小さな穴や黒ずみとして確認できる状態です。
エナメル質には神経が存在しないため、冷たいものや甘いものへの軽い違和感を覚えることはあっても、強い痛みとして感じるほどではない場合がほとんどです。
1回で
修復可能
治療は虫歯部分を最小限に削り、コンポジットレジン(歯科用プラスチック素材)でその場で直接修復します。
技工所への発注が不要なため、多くの場合1回の通院で完了します。
削る量が少ないほど歯の強度を維持できるため、C1の段階での発見・治療が歯の長期的な健康にとって重要です。
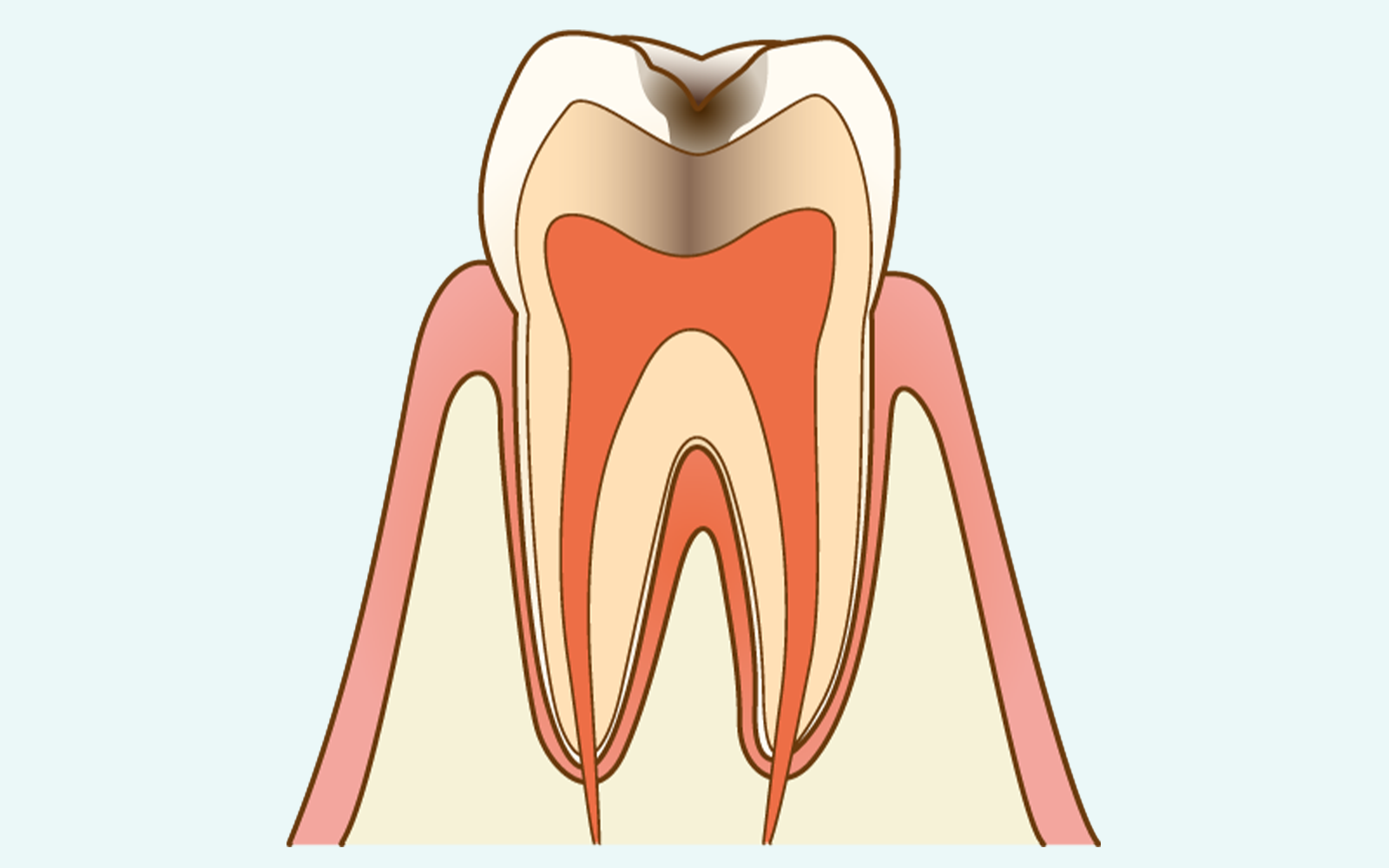
虫歯が象牙質まで到達した状態です。象牙質はエナメル質よりも柔らかく、内部に「象牙細管」と呼ばれる神経につながる細い管が密集しているため、虫歯の進行速度がエナメル質の段階より速まります。
冷たいもの・熱いもの・甘いものへの痛みが明確になり、食べかすが詰まりやすくなるのが典型的な症状です。
型取りして
修復
象牙細管を通じて神経への刺激が伝わるため、この段階から治療時に麻酔を使用します。
損傷範囲が小さければコンポジットレジン、広い場合は型取りをして作製するインレー(詰め物)を使用します。
虫歯が歯髄(歯の神経・血管が集まる組織)まで到達した状態です。何もしていなくてもズキズキと痛む「自発痛」が現れ、特に夜間や横になったときに強くなる傾向があります。
これは歯髄内の炎症によって血管が拡張し、内圧が高まることで痛みが増幅されるためです。熱いものへの強い反応(熱刺激痛)も特徴的な症状のひとつです。
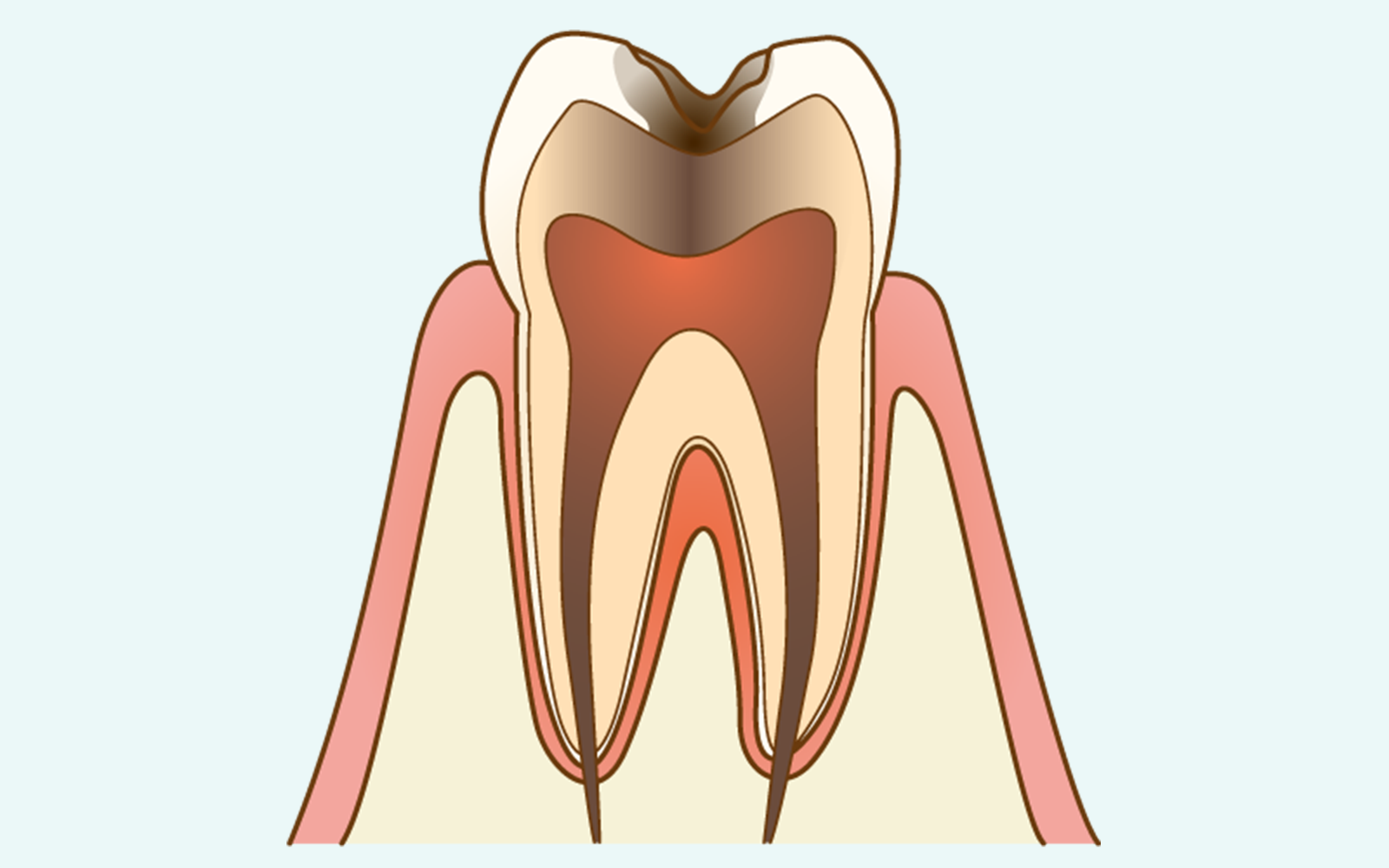
根管治療が
必要
治療は感染した歯髄を取り除き、根管内を清掃・殺菌・充填する根管治療が必要になります。
根管治療は複数回にわたることが多く、完了後はクラウン(被せ物)で歯全体を保護します。
歯冠(歯の見える部分)がほぼ崩壊し、感染が歯根にまで及んだ最重度の状態です。歯髄が完全に壊死すると一時的に痛みが消えることがありますが、これは回復ではなく感染がさらに深部へ広がっているサインです。
根の先端に膿が溜まり(根尖性歯周炎)、歯茎の腫れや膿瘍が生じます。重篤な場合は顎骨や周囲組織への炎症波及により、顔の腫れや発熱を伴うこともあります。
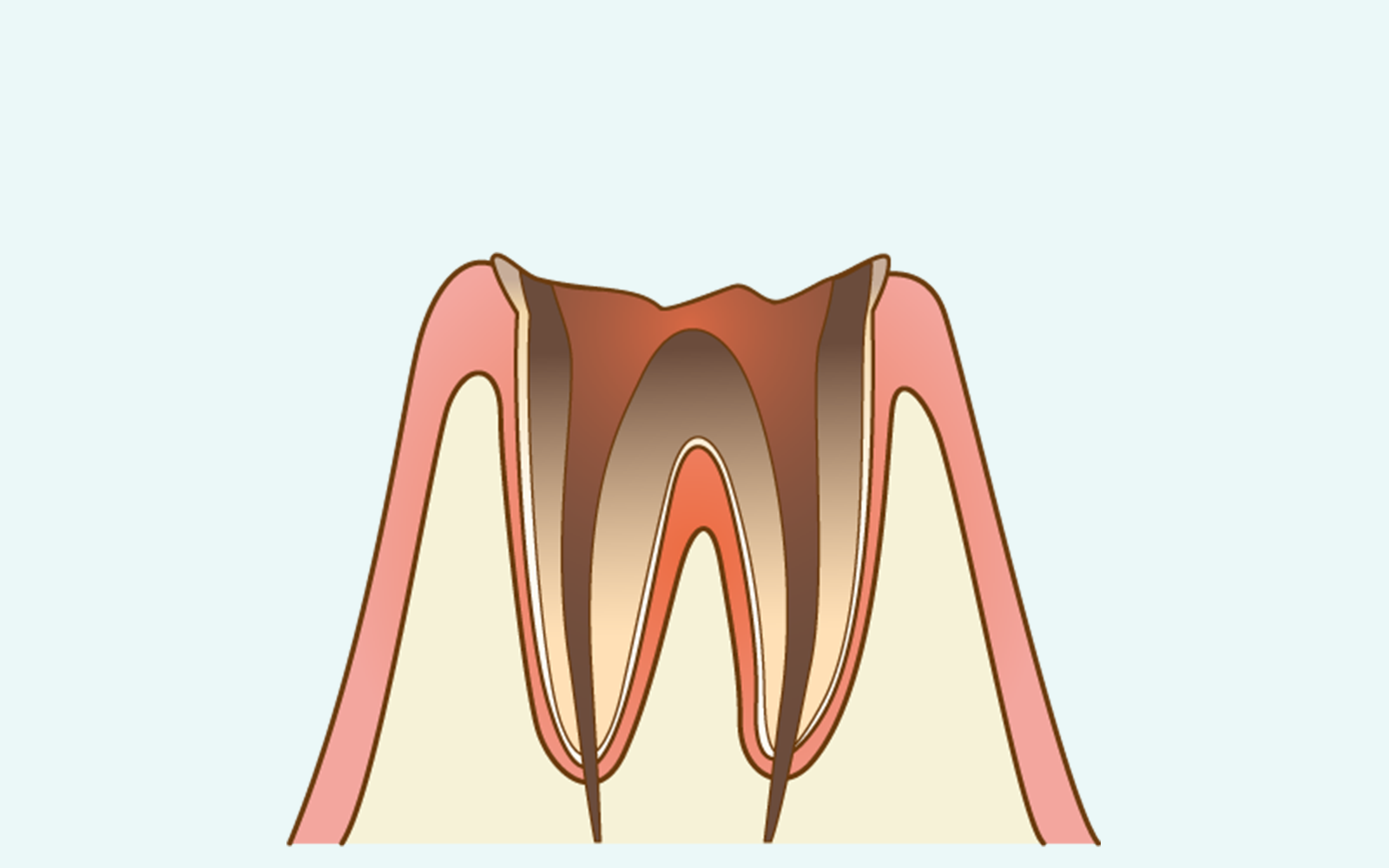
抜歯になる
場合も
可能な限り根管治療による歯の保存を試みますが、感染の状態や残存歯質の量によっては抜歯が必要になることがあります。
当院では、MI(ミニマル・インターベンション)の考え方を治療の基本に置いています。
MIとは、虫歯に侵された部分だけを必要最小限に除去し、健康な歯質をできる限り残すという治療哲学です。歯は削れば削るほど再修復が必要になるリスクが高まり、歯の寿命も短くなります。
C0〜C1の段階ではダイアグノデント(レーザーを用いた虫歯検出装置)で虫歯の深さと進行度を数値で計測し、本当に削る必要があるかどうかを客観的に判断します。
経過観察で対応できる段階ではすぐに削ることはしません。C2以降で削る場合も、マイクロスコープ(歯科用顕微鏡)を活用することで健康な歯質を余分に削ることなく、精密な処置を行います。
「歯医者の治療は痛い」というイメージの多くは、注射による麻酔の痛みが原因です。当院では、まず表面麻酔薬を塗布して歯茎の感覚を鈍らせた上で注射を行うため、針を刺す際の痛みを大幅に軽減できます。
また、麻酔薬は人体の体温に近い温度に調整してから使用しており、液体が冷たいことによる痛みや不快感も抑えています。
象牙質以深の虫歯(C2〜)を治療する際は必ず麻酔を行い、処置中に痛みを感じることがないよう管理します。治療中に違和感を覚えた際は、遠慮なくお申し出ください。
肉眼とレントゲンだけでは発見が難しい虫歯を見逃さないため、当院では複数の機器を組み合わせた診断を行っています。
C3以降で根管治療が必要になった場合、当院ではマイクロスコープを使用して精密な処置を行います。
歯の根管は非常に細く複雑な形状をしており、肉眼での治療では感染組織の取り残しが生じやすいですが、マイクロスコープを用いることでそのリスクを大幅に減らすことができます。
また、治療中は全症例にラバーダム(治療する歯以外を覆うゴム製のシート)を装着し、根管内への唾液・細菌の侵入を遮断する環境を確保します。
