しかし健康な隣接歯を削る必要があり、支台歯への負担増加や将来的な虫歯リスクが課題です。また顎骨への刺激がないため、長期間使用すると骨吸収(骨が痩せる現象)が進行します。
インプラント 失った歯を補うインプラント治療を解説
インプラントの構造と、
天然歯に近い機能を
発揮できる理由
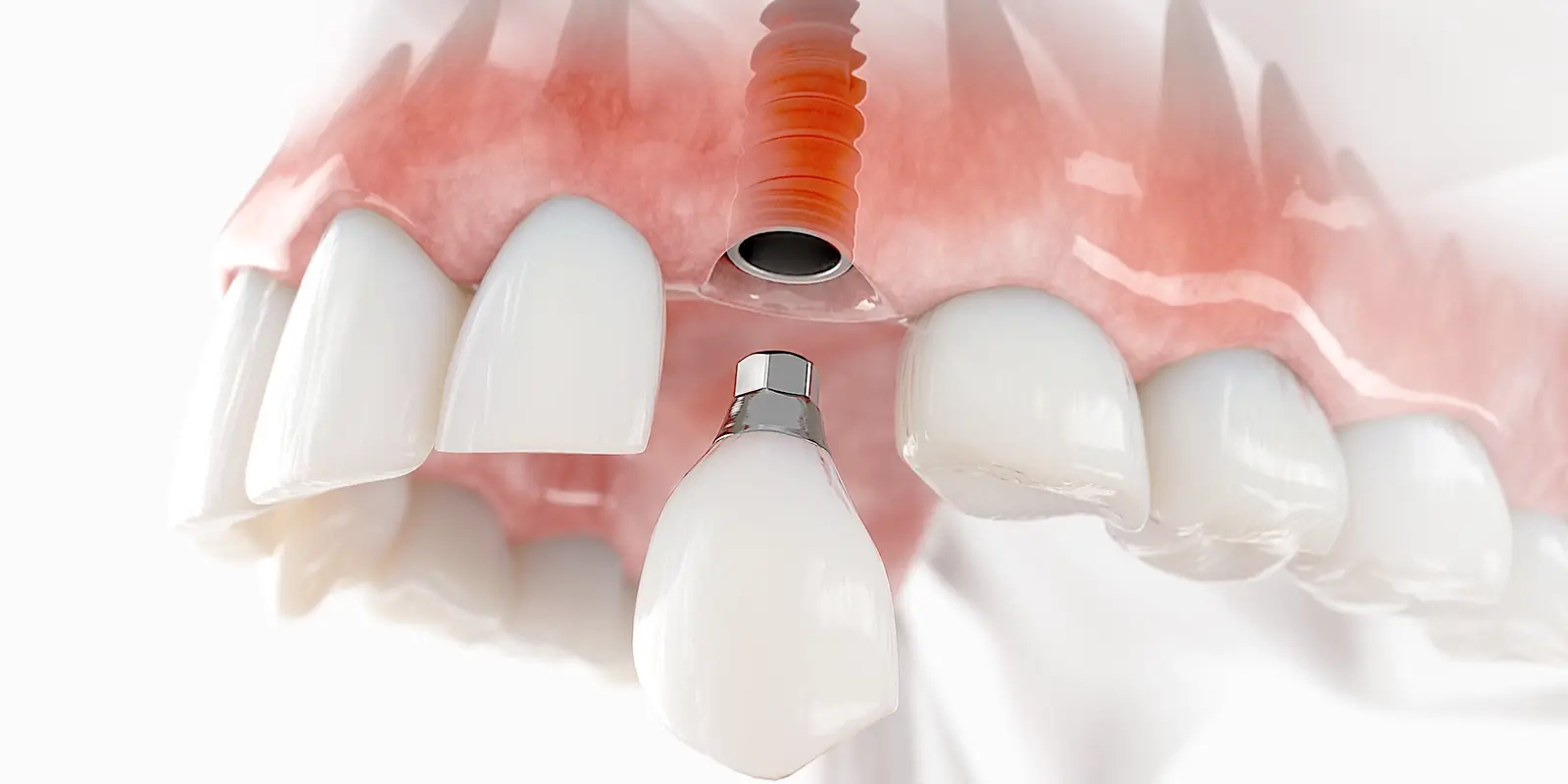
インプラントとは、歯を失った部位の顎の骨(歯槽骨)にチタン製の人工歯根(インプラント体)を埋入し、その上に人工の歯(上部構造)を取り付けることで、失った歯の機能と見た目を回復する治療法です。
構造はインプラント体・アバットメント(インプラント体と上部構造をつなぐ連結部品)・上部構造の3つのパーツから成り立っています。
顎骨と一体化する「オッセオインテグレーション」
インプラントが天然歯に近い機能を発揮できる理由は、「オッセオインテグレーション」と呼ばれる現象にあります。
チタンは生体との親和性が非常に高く、骨の細胞がインプラント体の表面に直接結合する性質を持っています。この結合が確立すると、インプラント体は顎骨と一体化した安定した土台として機能します。
天然歯には歯と骨の間に歯根膜(クッションの役割を果たす繊維性の組織)がありますが、インプラントにはこの構造がないため、噛んだ際の感触は天然歯とは若干異なります。
それでも骨に直接固定されることで生まれる安定性により、入れ歯(義歯)とは比べものにならない咬合力を発揮できます。
上部構造にはジルコニアやセラミックが使用されることが多く、天然歯に近い色調と透明感を持ちます。金属アレルギーの心配がなく、プラークも付着しにくいため、審美性と衛生面の両方で優れた素材です。
ブリッジ・入れ歯と比較したときのインプラントの位置づけ
歯を失った際の補綴方法はインプラント・ブリッジ・入れ歯の3種類が主な選択肢ですが、それぞれに異なる特性があります。
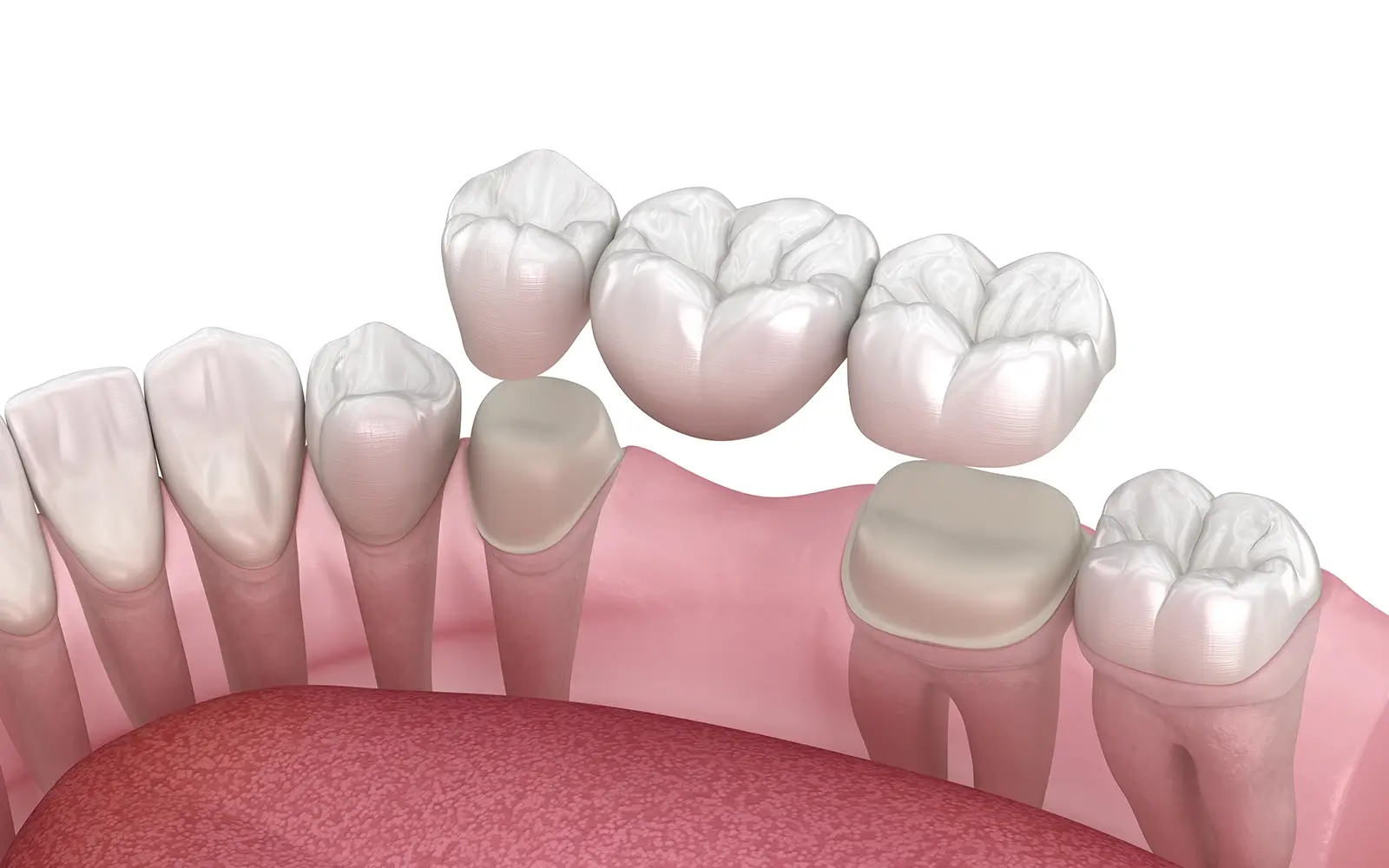
- ブリッジ
- ブリッジは、失った歯の両隣の歯を削って支台とし、橋のように人工歯を固定する方法です。固定式のため違和感が少なく、治療期間が短い利点があります。
しかし健康な隣接歯を削る必要があり、支台歯への負担増加や将来的な虫歯リスクが課題です。また顎骨への刺激がないため、長期間使用すると骨吸収(骨が痩せる現象)が進行します。 - 入れ歯
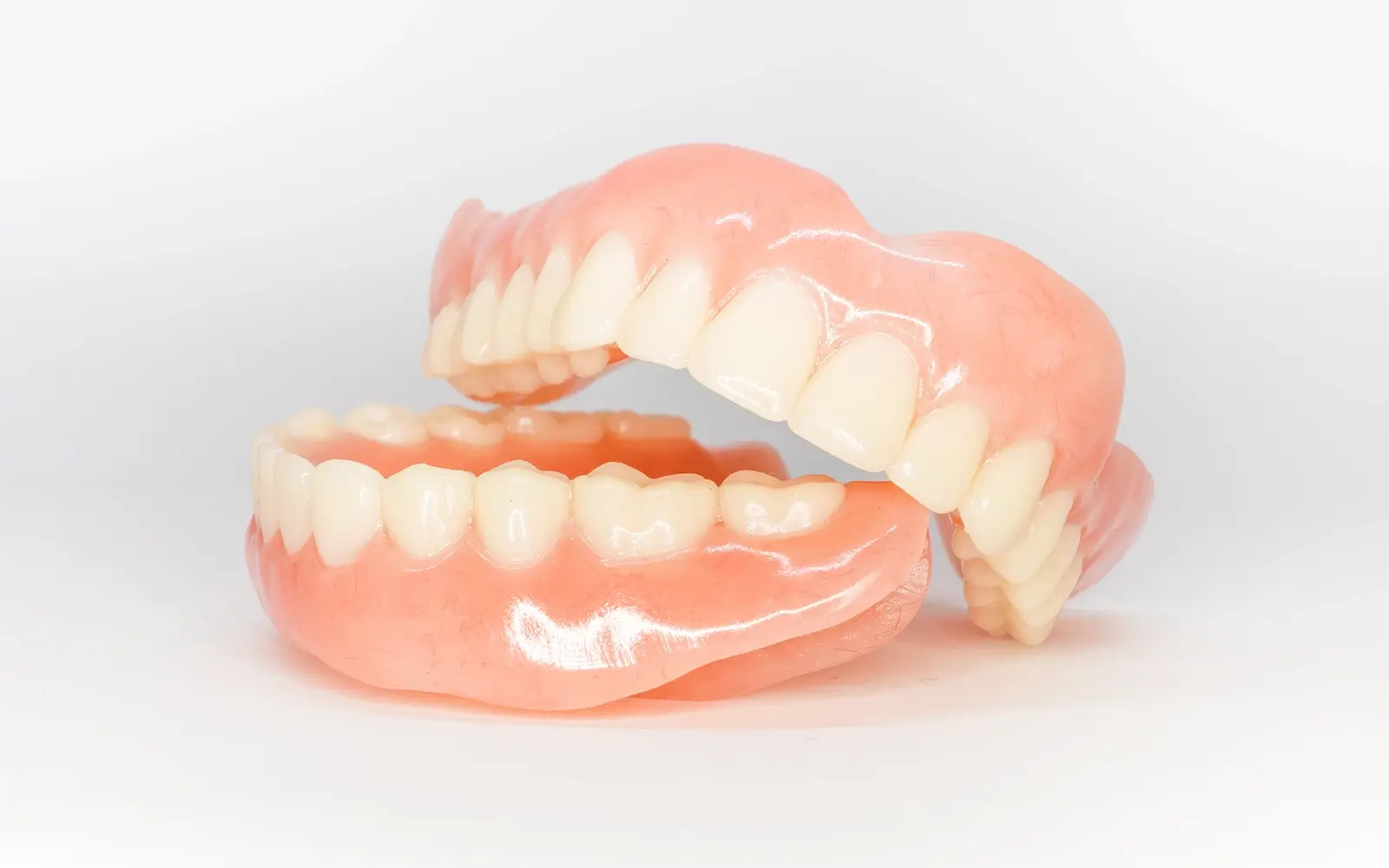
- 入れ歯は取り外し可能な補綴装置で、外科処置が不要という利点があります。
ただし咬合力の回復は20%程度にとどまることが多く、装着時の違和感や安定性の問題が生じやすいです。こちらも顎骨への刺激が不十分なため、長期使用により骨吸収が進行します。 - インプラント
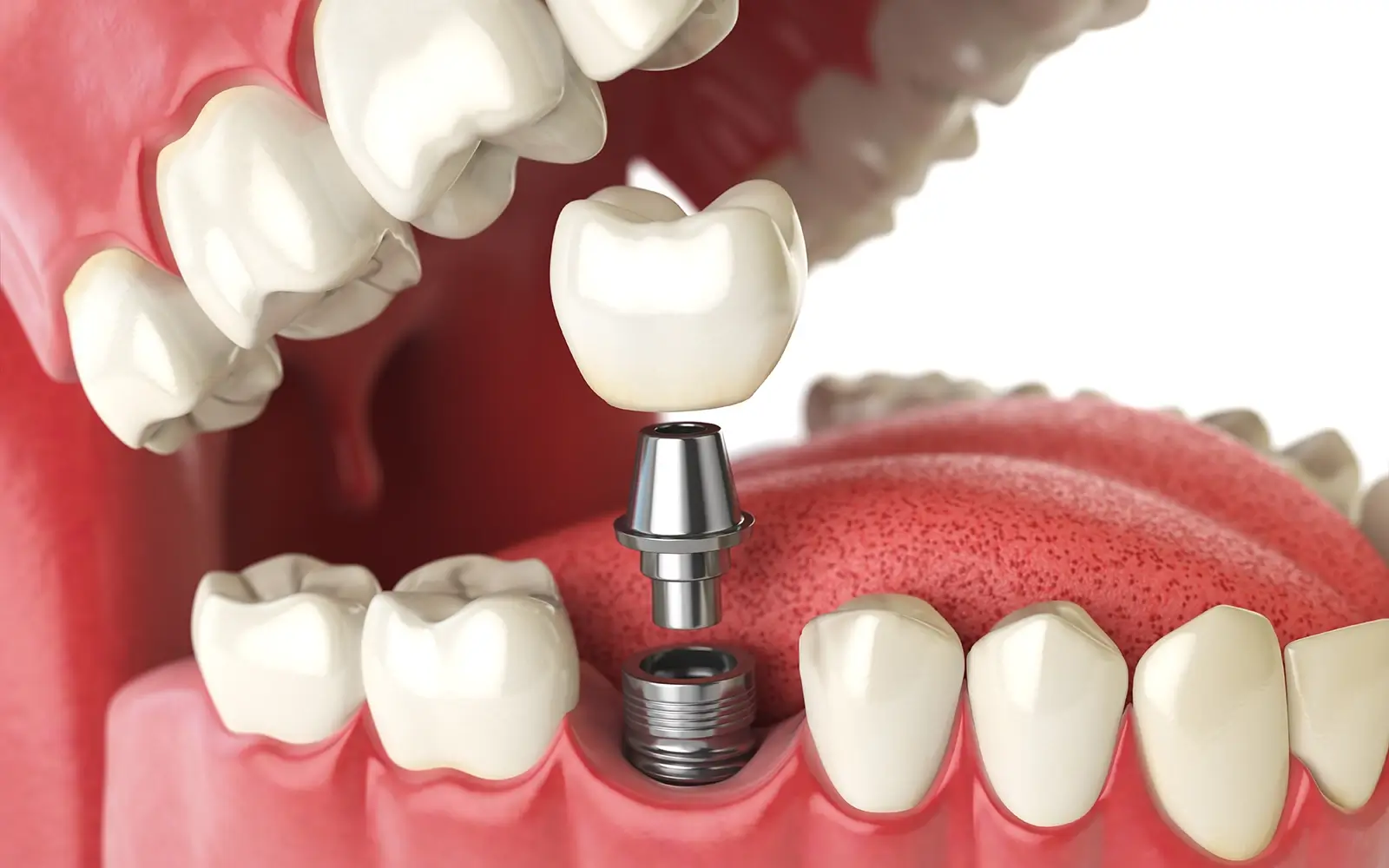
- インプラントは顎骨に直接固定されるため、咬合力の80〜90%程度の回復が期待できます。
隣接する健康な歯を削る必要がなく、骨吸収を抑制する効果もあります。治療期間は長くなりますが、長期的な口腔環境の維持という観点では、最も天然歯に近い条件を保てる補綴法といえます。
CT検査と
サージカルガイドを用いた、
安全で精密な術前計画
インプラント治療は複数のステップから成る長期的な治療であり、事前の精密な診査と計画が治療の成否を大きく左右します。
歯科用CTによる3次元診査
インプラントを安全・正確に埋入するためには、顎骨の状態を3次元的に把握することが不可欠です。当院では歯科用CTを用いて顎骨の骨量・骨密度・形状、および神経(下歯槽神経)や血管の走行位置を術前に詳細に確認します。
通常の2次元レントゲンでは把握しきれない深部の情報を3次元データとして取得することで、インプラントを埋入する位置・角度・深さを手術前にシミュレーションできます。このCTデータをもとに「サージカルガイド」と呼ばれる手術用のガイド装置を作製します。
サージカルガイドは患者様の口腔内に合わせてカスタムメイドされ、手術中にシミュレーション通りの位置・角度・深さでインプラントを正確に誘導する役割を果たします。術前計画を手術に忠実に再現できるため、安全性と精度が大幅に向上します。
治療前に確認が必要なケースについて
骨量や骨密度が不足している場合は、インプラント埋入前に骨増生手術(GBRなど)が必要になることがあります。
また、糖尿病・骨粗しょう症・心疾患などの全身疾患がある方や服薬中の方は、術前に主治医との連携が必要なケースがあります。治療可否の判断は口腔内の状態と全身状態の両方を確認した上で行います。
1回法と2回法の違い
インプラントの手術方法には「1回法」と「2回法」があります。
- 1回法 1回法はインプラント体の埋入と上部構造への接続を1回の手術で完了する方法で、治療期間を短縮できます。
- 2回法 2回法はインプラント体の埋入(1回目の手術)とオッセオインテグレーション完了後の上部構造接続(2回目の手術)という2段階で進める方法です。
骨量が少ない場合・骨増生を同時に行う場合・感染リスクが高い場合などは2回法が選択されます。どちらを選択するかは、口腔内の状態と患者様の条件に応じて判断します。
2回法における治療の具体的な
流れ
1回目の手術
インプラント体の埋入
1回目の手術では、局所麻酔下で歯茎を切開し、歯槽骨に専用のドリルで穴を形成してインプラント体を埋入します。埋入後はカバースクリューで上部を封鎖し、歯茎を縫合します。手術時間は埋入する本数にもよりますが、1本あたり30〜60分程度が目安です。
手術中は局所麻酔が効いているため痛みを感じることはほとんどありませんが、術後は麻酔が切れた後に数日間の腫れや鈍痛が出ることがあります。処方された鎮痛薬と抗生物質を指示通りに服用することで、症状は通常1週間以内に落ち着きます。
抜糸・経過観察から治療完了まで
1回目の手術から1〜2週間後に抜糸を行い、その後3〜6カ月間オッセオインテグレーションが完了するまで経過観察を続けます。この期間は仮歯や入れ歯を使用して日常生活を送ります。
骨との結合が確認できたら2回目の手術に進み、歯茎を再度切開してインプラント体を露出させ、アバットメントを装着します。その後、歯型を採って上部構造(人工歯)を製作し、完成次第装着して治療完了となります。
治療開始から完了までは、総じて半年〜1年程度を見込んでおく必要があります。
インプラントを
長持ちさせるために
必要な
メインテナンスと注意点

インプラントは適切なケアと定期的なメインテナンスを継続することで、長期間にわたって機能することが期待できます。しかし「インプラントは一度入れれば半永久的」というイメージを持つ方がいますが、それは適切なケアを続けた場合に限られます。
インプラントを失う最大の原因は「インプラント周囲炎」であり、これはセルフケアの不足と定期検診の中断によって引き起こされます。
インプラント周囲炎を防ぐことが、長期使用の前提条件
インプラント周囲炎とは、インプラント周囲の歯茎・顎骨に炎症が生じ、進行すると骨吸収によってインプラントが脱落に至る疾患です。
発症のメカニズムは歯周病に近く、プラーク中の細菌が産生する毒素が組織を破壊することで起きます。天然歯の周囲には歯根膜があり感染への防御機構が働きますが、インプラントにはこの構造がないため、一度感染が進行すると治癒しにくい傾向があります。
初期症状は歯茎の赤みや腫れ・ブラッシング時の出血・歯茎からの滲出液などで、歯周病の初期症状と類似しています。
この段階で対処すれば比較的軽度の治療で収まりますが、放置すると骨吸収が急速に進行し、最終的にはインプラントを除去せざるを得なくなることもあります。症状に気づいたら早めにご相談ください。
日常のセルフケアと定期検診の継続が再発を防ぐ
インプラント周囲炎を防ぐためには、天然歯と同様に毎日の丁寧なブラッシングが基本です。インプラント周囲は形状が天然歯と異なるため、歯間ブラシ・デンタルフロスを使って歯茎との境目を丁寧に清掃する必要があります。
特に歯間部のプラーク除去は歯ブラシだけでは不十分なため、フロスや歯間ブラシを毎日使用することが重要です。
定期検診は治療完了後も3〜6カ月ごとに継続して受けることをおすすめします。検診ではインプラント周囲の組織の状態確認・噛み合わせのチェック・プロフェッショナルクリーニングを行います。
喫煙はインプラント周囲炎の最大のリスク因子であり、喫煙習慣がある方はインプラントの成功率と長期的な安定性が低下するため、治療前後の禁煙を強くおすすめします。
よくある質問
- インプラント手術は痛いですか?
- 手術中は局所麻酔を行うため、痛みを感じることはほとんどありません。
麻酔の注射自体に不安を感じる方には、表面麻酔を先に塗布するなどの配慮も可能です。
術後は麻酔が切れた後に数日間の腫れや鈍痛が出ることがありますが、処方された鎮痛薬で対応でき、通常1週間以内に落ち着きます。顎が大きく腫れる・強い痛みが1週間以上続く・発熱するなどの症状が出た場合は早めにご連絡ください。 - インプラントの成功率はどれくらいですか?
- 適切な術前診査・精密な手術・術後のメインテナンスを継続した場合、インプラントの10年生存率は95%以上と報告されています。
ただしこの数字は定期的なメインテナンスを続けた場合のデータであり、ケアを怠った場合は大幅に低下します。
また、糖尿病のコントロールが不十分な方・喫煙習慣がある方は成功率が低下する傾向が知られており、全身状態の管理とライフスタイルの改善も重要な要素です。 - インプラントは何歳まで受けられますか?
- 年齢の上限はありませんが、下限については顎骨の成長が完了した後(概ね18歳以降)が目安です。
成長期は顎骨の位置が変化し続けるため、その状態でインプラントを埋入すると将来的に位置のずれが生じる可能性があります。
高齢の方については、骨量・骨密度の低下や全身疾患の有無を考慮しながら適応を判断します。年齢よりも口腔内・全身の状態が重要ですので、まずはカウンセリングでご相談ください。 - インプラントが骨と結合しなかった場合はどうなりますか?
- オッセオインテグレーションが成立しなかった場合は、インプラント体を除去して骨が回復するのを待ち、条件が整えば再埋入を行います。
結合失敗の主な原因としては、感染・骨量不足・全身疾患・喫煙などが挙げられます。
当院では術前のCT検査とリスク評価を丁寧に行い、失敗リスクを最小化した上で治療を進めています。万が一の場合の対応についても事前にご説明しますので、ご不明な点はカウンセリング時にご確認ください。 - インプラントにした後も虫歯になりますか?
- インプラント体とジルコニア・セラミック製の上部構造は人工物のため、細菌による歯質の溶解(虫歯)にはなりません。
しかし、インプラント周囲の歯茎や顎骨は生体組織であるため、プラーク管理が不十分であればインプラント周囲炎が発症します。また、インプラントと隣接する天然歯は通常通り虫歯になりますので、インプラントを入れた後も全体的な口腔ケアを継続することが重要です。

