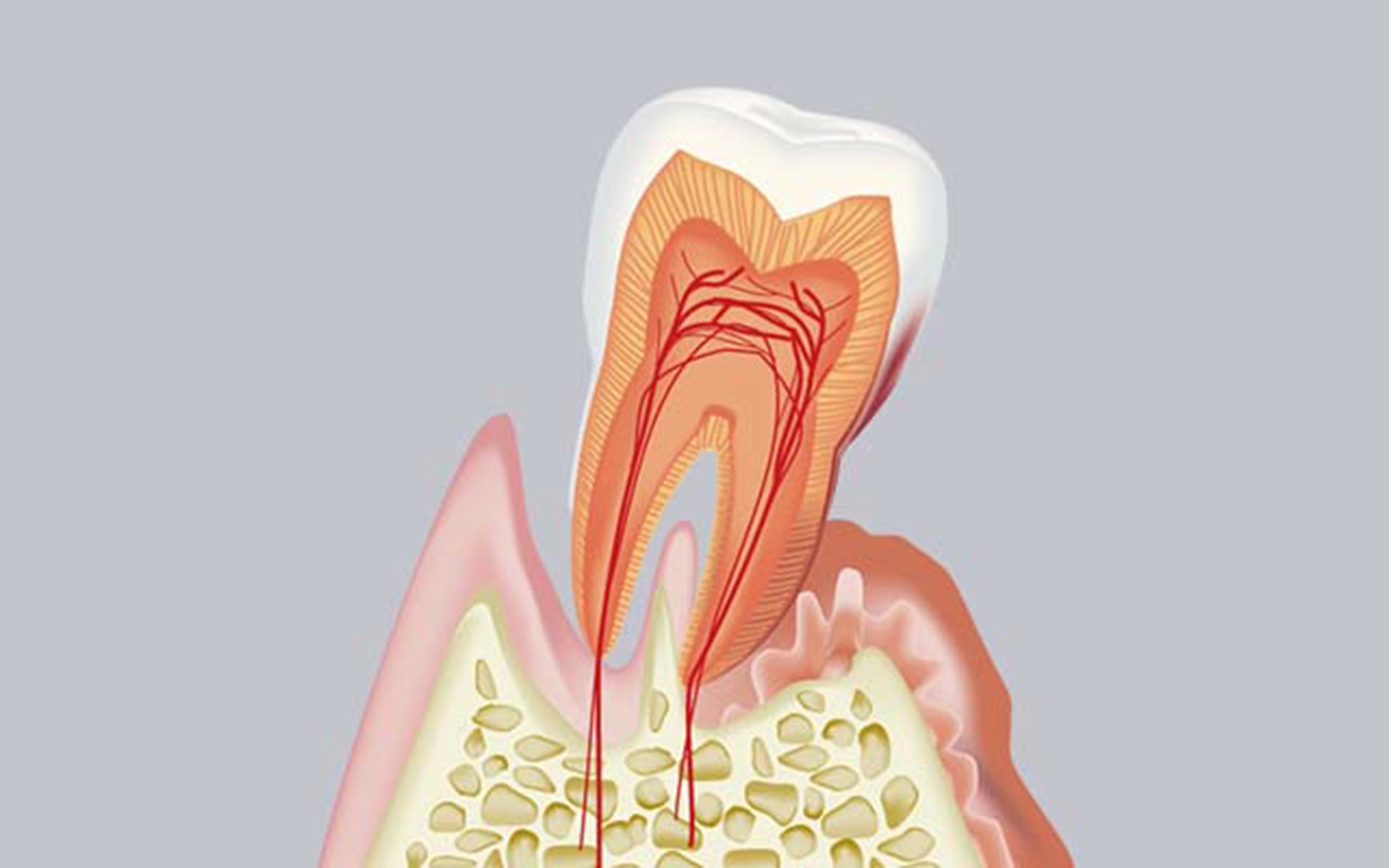
歯周病の主要な原因菌の多くは「嫌気性細菌」と呼ばれ、酸素を嫌う性質があります。そのため、酸素が届きにくい歯周ポケットの奥深くに定着し、増殖します。
歯周ポケットが深くなるほど酸素濃度は低下し、嫌気性細菌にとってより好適な環境になるため、治療せずに放置すると悪化が加速します。
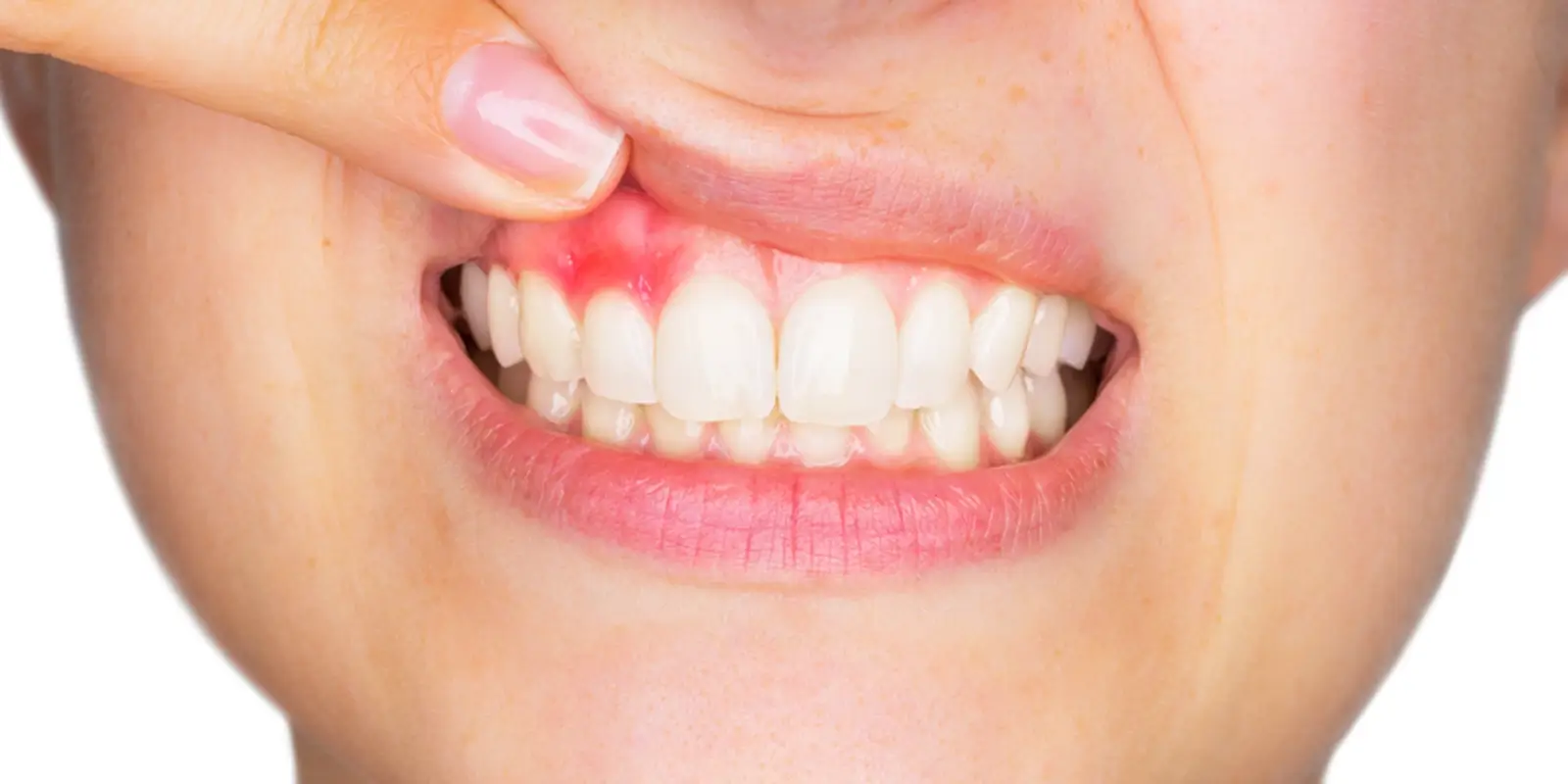
歯周病とは、歯と歯茎の境目にある「歯周ポケット」に蓄積したプラーク(歯垢)の中の細菌が引き起こす、慢性的な感染症です。細菌が産生する毒素によって歯茎に炎症が生じ、放置すると歯を支える顎の骨(歯槽骨)が徐々に溶けていきます。
骨の破壊が進むと歯を支える組織がなくなり、最終的には歯が抜け落ちます。虫歯と並んで歯を失う主要な原因のひとつであり、日本の成人の約8割が罹患または予備軍といわれています。
歯周病が厄介なのは、かなり進行するまで痛みをほとんど感じないことです。歯茎の炎症は静かに広がり、「歯磨きのときに血が出る」「なんとなく歯茎が腫れている気がする」という程度の変化が長期間続きます。
多くの方はこれを「たいしたことない」と放置しますが、出血が続いている段階ではすでに歯肉炎から歯周炎へ移行しかけていることも少なくありません。
痛みや強い腫れが出た頃には、骨の破壊がかなり進んでいるというケースが非常に多いです。自覚症状の乏しさこそが、歯周病を深刻化させる最大の要因です。
歯周病の主要な原因菌の多くは「嫌気性細菌」と呼ばれ、酸素を嫌う性質があります。そのため、酸素が届きにくい歯周ポケットの奥深くに定着し、増殖します。
歯周ポケットが深くなるほど酸素濃度は低下し、嫌気性細菌にとってより好適な環境になるため、治療せずに放置すると悪化が加速します。
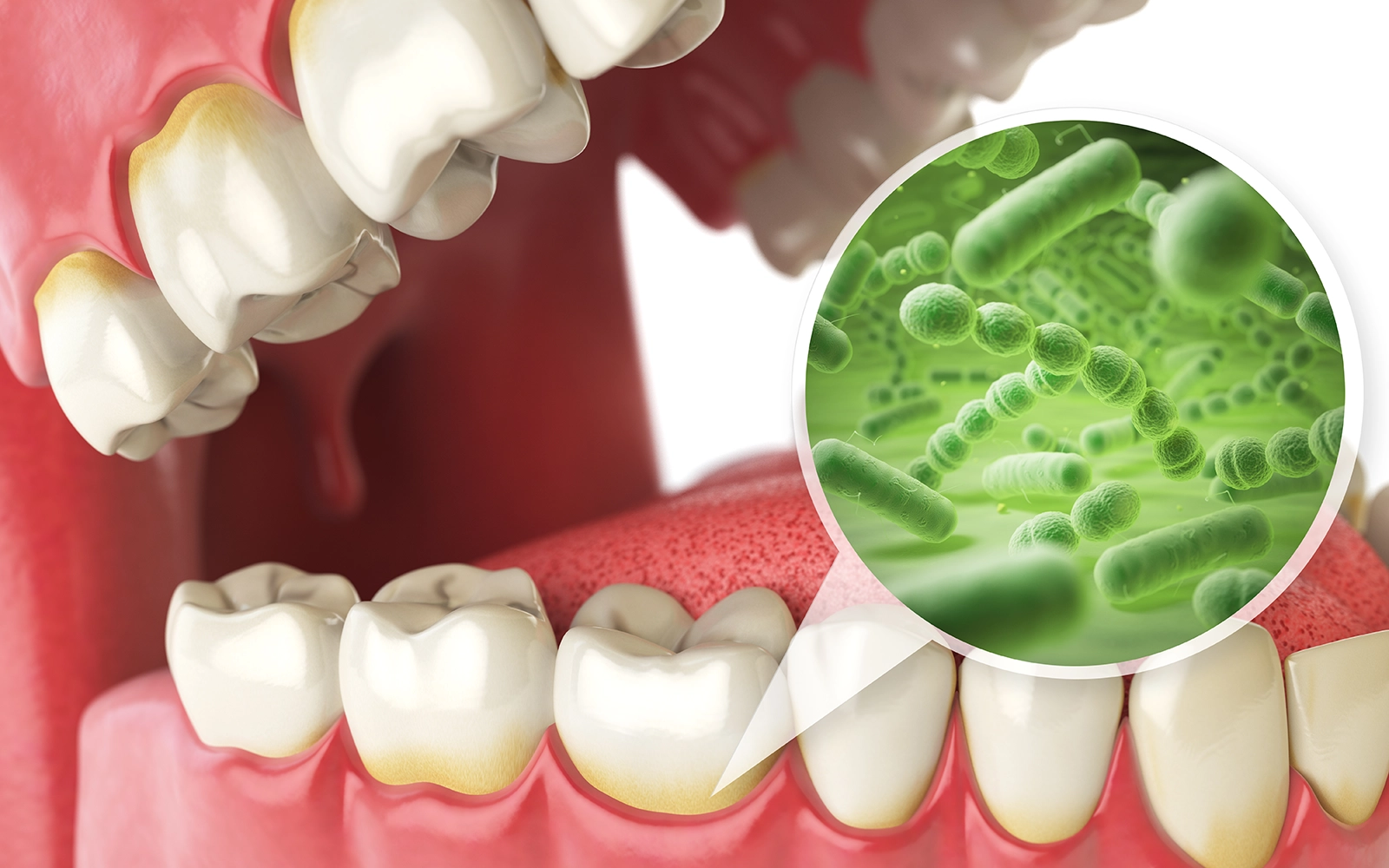
これらの細菌はプラークの中で「バイオフィルム」と呼ばれる膜状の集合体を形成します。バイオフィルムとは、細菌が自ら分泌する粘性の高い多糖類の膜に包まれた状態であり、抗菌薬や消毒薬が内部に浸透しにくい構造になっています。
歯ブラシで物理的に除去できる部位のプラークはセルフケアで対処できますが、歯周ポケット内に形成されたバイオフィルムは専門の機器でないと破壊できません。
「毎日磨いているのに歯周病が進行する」という方の多くは、セルフケアが届かない部位にバイオフィルムが蓄積し続けているためです。
口臭に悩む方の多くに、歯周病が関係しています。歯周ポケット内の細菌はタンパク質を分解する過程で、硫化水素やメチルメルカプタンといった揮発性硫黄化合物(VSC)を産生します。これが口臭の主な原因物質です。
歯周病が進行して歯槽膿漏(歯周ポケットから膿が排出される状態)になると、腐敗臭も加わってさらに強い口臭になります。
市販のマウスウォッシュや口臭ケア製品を使っても改善しない口臭は、歯周病が根本原因である可能性が高く、歯科での検査と治療が必要です。
歯周病は炎症の深さと骨破壊の程度によって、歯肉炎・歯周炎・重度歯周炎(歯槽膿漏)の3段階に大別されます。初期段階ほど治療の負担が少なく、回復の可能性も高くなります。
炎症が歯茎の範囲にとどまっており、歯槽骨への影響はまだない状態です。歯茎が赤く腫れる・ブラッシング時や食事中に出血する・歯茎に触れると違和感がある、といった症状が現れます。痛みはほとんどなく、日常生活で気になるほどの変化を感じない方がほとんどです。
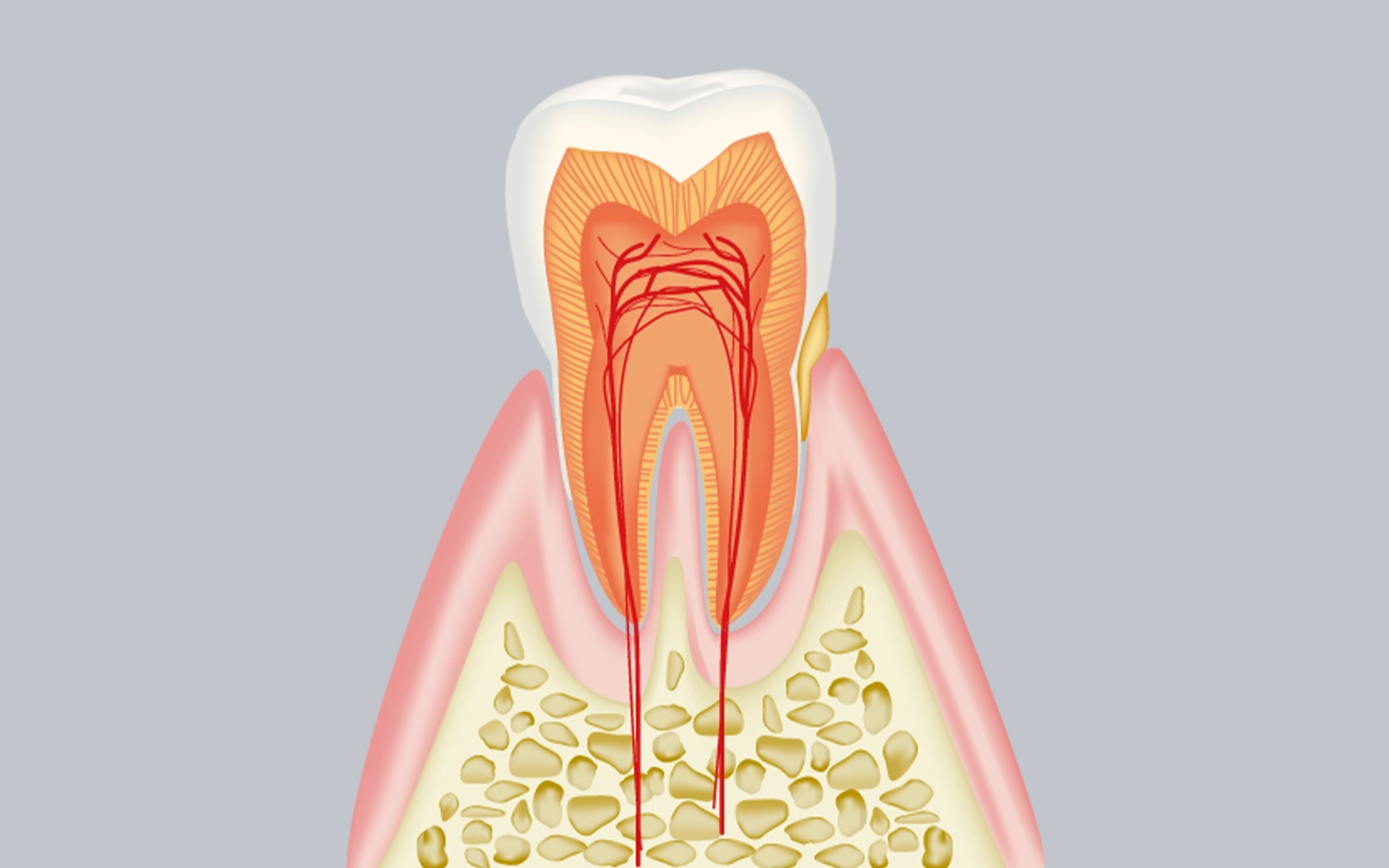
歯茎だけに
炎症がある
初期段階
この段階は、適切なブラッシングと歯科でのクリーニングによって健康な状態に完全回復させることができる唯一のステージでもあります。
「歯磨きのたびに血が出るのはいつものこと」と放置している方がいますが、健康な歯茎は正しくブラッシングしても出血しません。出血は炎症のサインであり、放置すれば次の段階へ進行します。
炎症が歯茎を超え、歯を支える歯槽骨にまで及んだ状態です。骨が溶け始めることで歯茎が下がり(歯肉退縮)、歯の根が露出してきます。
歯と歯の間に以前より隙間が広がった・食べ物が詰まりやすくなった・噛んだときに違和感や鈍い痛みがある・歯が以前より長く見える、といった変化が現れます。口臭も強くなる傾向があります。
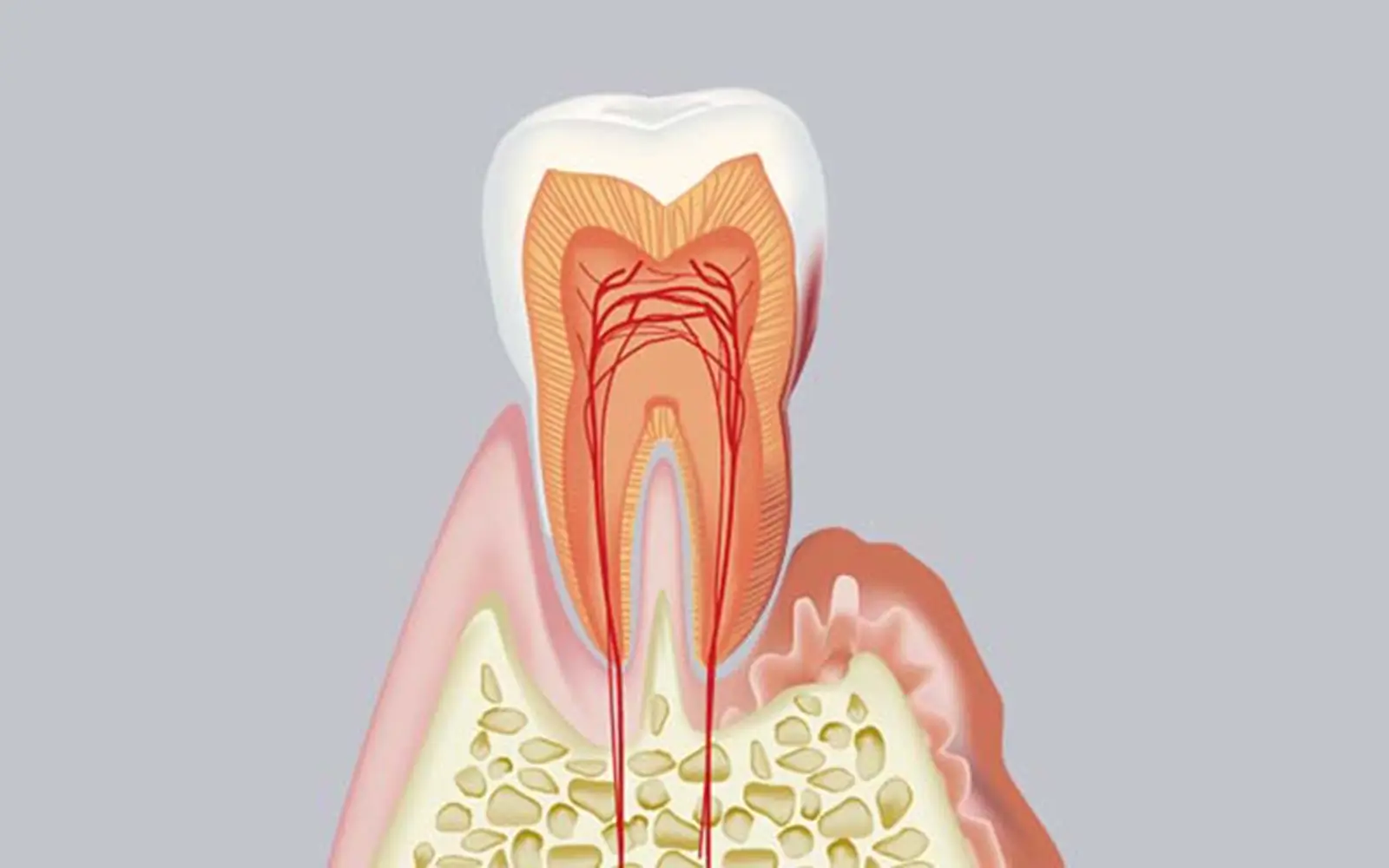
骨まで
炎症が及んだ
中等度の段階
この段階では骨の破壊がすでに始まっており、セルフケアだけでの改善は見込めません。専門的な治療が必要です。
正確な診断には、専用のプローブ(探針)で歯周ポケットの深さを各歯ごとに計測する「歯周組織検査」と、骨の状態を確認するレントゲン撮影が必要です。
健康な歯周ポケットの深さは1〜3mmですが、歯周炎が進行するとポケットが4mm以上に深くなり、嫌気性細菌にとってより好適な環境になります。
炎症が広範囲に及び、歯槽骨が大きく溶けた最も深刻な状態です。歯がグラグラと大きく動くようになり、歯周ポケットから膿が排出されることもあります。
強い口臭・噛むたびに生じる痛み・食事が困難になるほどの動揺といった症状が現れ、日常生活への影響も出てきます。
歯の保存が
困難になる
段階
注意が必要なのは、炎症が深部まで及んで歯髄(歯の神経)が壊死した場合、一時的に痛みが消えることがある点です。これは症状の改善ではなく、感染がさらに深い部位へ拡大していることを意味します。
この段階では外科的処置(フラップ手術:歯茎を切開して歯根面を直接清掃する手術)が必要になることがあり、骨の完全な回復が難しいケースも出てきます。「少し歯茎が気になる」段階での早期受診が、結果的に治療の選択肢を最も広く保つことになります。

歯周病は口腔内だけの問題にとどまりません。歯周ポケット内の細菌や、炎症によって産生されるサイトカイン(免疫反応に関わるタンパク質)が血液を介して全身に波及することが、多くの医学研究から明らかになっています。
歯周病と糖尿病の間には、双方向の悪化関係があることがわかっています。歯周病の炎症物質がインスリンの働きを妨げ、血糖コントロールを困難にします。
一方、高血糖の状態は免疫機能を低下させて歯周病菌の増殖を助けるため、歯周病が重症化しやすくなります。糖尿病をお持ちの方が歯周病を合併しやすいのはこのためです。
研究では、歯周病治療によって血糖値の数値(HbA1c)が改善したケースも報告されており、口腔ケアが糖尿病管理の一環として重要視されています。
歯周病菌が血管内に侵入することで、血管壁に炎症が生じて動脈硬化が進行します。動脈硬化は血管が狭くなる・詰まりやすくなる状態であり、心筋梗塞や脳卒中のリスクを高めます。
歯周病患者は非罹患者と比べて心疾患リスクが高いという疫学データが複数報告されており、循環器系の健康と口腔ケアの関係は医学的に注目されています。
高齢者では、口腔内の細菌を含む唾液を気道に誤って吸い込むことで起きる誤嚥性肺炎のリスクが、歯周病によって高まります。妊娠中の歯周病は早産・低体重児出産のリスク増加との関連が報告されており、妊娠前からの口腔管理が重要とされています。
また、歯周病の原因菌の一種であるジンジバリス菌がアルツハイマー型認知症患者の脳内から検出されたという研究報告もあり、認知症との関連も近年注目されています。口腔の健康を維持することは、全身の健康を守ることに直結しています。

歯周病は、一度適切な治療を受けても、その後のプラーク管理を怠れば再発します。当院では症状を安定させるだけでなく、再発リスクを最小限に抑えた状態を長期間維持することを目標に、検査・治療・メインテナンスを一貫して担います。
まず、専用のプローブで歯周ポケットの深さ・出血の有無・歯の動揺度などを全歯にわたって記録する「歯周組織検査」を行います。この検査データが治療の出発点となり、進行度と治療計画の根拠になります。
データは治療後の評価とも比較するため、客観的な改善指標として機能します。その後、超音波スケーラーや手用スケーラーを使って、歯の表面・歯と歯茎の境目・歯周ポケット内に付着した歯石を除去します(スケーリング)。
歯石はプラークが唾液中のカルシウムと結合して石灰化したものであり、表面が粗く細菌が定着しやすい構造を持っています。歯石を取り除いて歯茎の炎症を収束させることが、歯周組織の回復につながります。
1回目の治療から一定期間をおいて再度、歯周組織検査を行い治療効果を確認します。スケーリング後に歯茎の炎症が引いてくると、以前は歯茎の下に隠れていた歯石が表面化して確認しやすくなるため、この段階でさらに精密なスケーリングを追加します。
取り残しがないよう丁寧に仕上げることが、再発防止の基本です。
治療経過を継続的に評価し、症状が安定した段階で定期メインテナンス(3〜4カ月ごと)に移行します。バイオフィルムは除去してから3〜4カ月で再形成されるため、このサイクルでの専門的クリーニングが再発を防ぐカギになります。
スケーリングだけでは改善が不十分な重度の歯周病に対しては、フラップ手術(歯茎を切開して歯根面を直接清掃する外科処置)をご提案することがあります。
外科処置が必要な場合も、治療の目的・内容・リスクをあらかじめ丁寧にご説明した上で進めますので、ご不安な点はご遠慮なくお申し出ください。
治療後の安定を長く維持するためには、日常のプラーク管理が欠かせません。当院では治療と並行して、患者様ごとの口腔内状態に合ったブラッシング方法・デンタルフロス・歯間ブラシの使い方を継続的に指導しています。
口腔内の状態は変化するため、一度習得した方法がその後もずっと最適とは限りません。定期メインテナンスのたびに現状を確認し、必要に応じてケア方法を見直すことが、歯を長期間保存するための実践的なアプローチです。
